Информация взята с сайта
<<КОНСИЛИУМ>> НПФ ''МЕДИЦИНСКИЕ ТЕХНОЛОГИИ'' http://www.eksi.kz/
Иммунитет. Лекции.
DISCLAIMER © Department of Microbiology and Immunology, 2000.
Last Updated: Thursday 28th December, 2000.
1. Человек и микробы (приезжая команда) Professor S. Myint
Цели занятия:
Введение
Человек является лишь одним из видов в мире, населенном разнообразной флорой и фауной. Подобно многим другим живым организмам мы обитаем в экологической нише, которая позволяет нам выживать.
Микроорганизмы представляют наибольшую угрозу нашему выживанию. В этом курсе мы рассмотрим баланс, который сохраняется между микроорганизмами, вызывающими инфекционные заболевания и нами самими. В этом вводном занятии мы рассмотрим наиболее важные микроорганизмы или “приезжую команду” и наши защитные механизмы или “свою команду”.
Команда противника
У всех микроорганизмов есть одно общеее свойство – микроскопические размеры. Они существовали задолго до человека. И мы с вами должны уметь адаптироваться к жизни в окружении, которое является более приспособленным. В норме многие микроорганизмы не вызывают заболевания у человека. И существуют состояния, которые называются КОММЕНСАЛИЗМОМ, от которого польза для нас либо отсутствует, либо минимальна. Также минимален и вред. Или состояния МУТУАЛИЗМА, где имеется взаимная польза для обоих партнеров. Такой безвредный баланс существует, когда иммунная система работает хорошо. Но эти же самые организмы могут вызвать инфекцию, когда иммунитет не срабатывает. Эти измененные свойства, которыми обладают многие микроорганизмы, вызывающие инфекционные заболевания в иммунокомпитентном человеке называются ПАТОГЕНАМИ. Патогены можно разделить на 5 разных групп:
Некоторые микробиологи добавляют два дополнительных класса:
Но, поскольку, все эти микроорганизмы вызывают скорее инфестацию, а не инфекционные болезни, мы не будем рассматривать их в данном курсе.
Главные отличия межжду различными типами микрооррганизмов
В таблице приведены главные характеристики, позволяющие различать микроорганизмы.
ВИРУСЫ | БАКТЕРИИ | ГРИБЫ | ПРОСТЕЙШИЕ | ГЕЛЬМИНТЫ | |
| Клеточная структура | Не приложимо | Прокариот | Эукариот | Эукариот | Эукариот |
| Размер | + | ++ | +++ | ++++ | +++++ |
| ДНК и РНК | Нет | Да | Да | Да | Да |
| Живые ? | Нет | Да | Да | Да | Да |
| Ядро ? | Не приложимо | Нет | Да | Да | Да |
| Рибосом | Не приложимо | 70S | 80S | 80S | 80S |
| Внутренние органеллы | Не приложимо | Нет | Да | Да | Да |
| Многоклеточные ? | Не приложимо | Нет | Обе формы | Нет | Да |
| Клеточная стенка | Не приложимо | Да, пептидогликаны | Да, хитин | Нет | Нет |
Прокариотные клетки не имеют ядра, имеют клеточную стенку, обладают 70S рибосомами, нет внутренних органелл, нет цитоскелета, имеют не-9+2 организацию жгутиков. Эукариотные клетки обладают ядром, имеют 80S рибосом, имеют внутренние органеллы и цитоскелет, обладают жгутиками с 9+2 организацией (если имеются), клеточная стенка может отсутствовать.
Микробы и болезни человека
Обычным результатом взаимодействия микроорганизмов, не являющихся комменциалом для человека, является ИНФЕКЦИЯ. Инфекция – это инвазия или колонизация организма патогенными микробами. БОЛЕЗНЬ приводит к изменению состояния здоровья. Механизм, по которому развивается болезнь, называется ПАТОГЕНЕЗОМ.
Инфекционные болезни являются главной причиной заболеваемости и смертности в мире. В самом деле, инфекции органов дыхания и желудочно-кишечного тракта вызывают смертей больше в мире, чем все остальные болезни вместе взятые. Инфекции могут вызывать заболевания самые разнообразные от простой простуды до СПИДа. Ни одна система организма не может избежать инфицирования. Все инфекционные заболевания имеют общие черты:
2. Врожденный и приобретенный иммунитет. Professor K. Whaley.
Цели и задачи
Введение
Микроорганизмы вездесущи. Они в воздухе, которым мы дышим. Они в пище, которую мы едим. Так, наши эпителиальные поверхности (кожа, дыхательный тракт, желудочно-кишечный тракт, мочеполовые пути) постоянно подвергается воздействию микроорганизмов. Если микроорганизмы проникают через эпителиальные поверхности, то развивается заболевание. Если принимать в расчет наше постоянное взаимодействие с микроорганизмами, то удивительно, что у нас бывают длительные периоды без инфекций. И, что инфекции, скорее исключение, чем правило. Эта устойчивость (иммунитет) эпителиальных поверхностей к внедрению является свойством, которое появляется вместе с рождением, и, поэтому, называется врожденным (естественным) иммунитетом.
Врожденный иммунитет
Врожденный иммунитет предупреждает внедрение микроорганизмов в ткани или, если они все-таки внедрились, удаляет их до того, как успело развиться заболевание.
Характеристики врожденного иммунитета
Предупреждение внедрения микроорганизмов
Неспецифическое удаление микроорганизмов
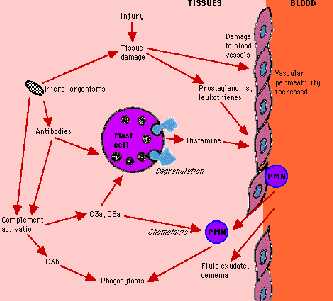
Воспаление
Комплемент и фагоциты присутствуют преимущественно в крови, поэтому требуется механизм привлечения этих элементов в место внедрения микробов в тканях. Это называется воспалительный ответ или воспаление.
Воспаление включает в себя:

Воспаление возникает в области инфекции / повреждения ткани за счет высвобождения различных веществ из микроорганизмов или химических веществ (химические медиаторы), высвобождающиеся из клеток ткани. Например, гистамина из тучных клеток. Когда микроорганизм уничтожен, воспаление постепенно стихает.
Приобретенный иммунитет (адаптивный иммунитет/специфический иммунитет)
Этот тип иммунитета возникает в ответ на инфекцию и называется АДАПТИВНЫМ. Поскольку иммунная система должна приспособиться (адаптироваться) к прежде незнакомым молекулам. После выздоровления от определенной инфекции, вызванной определенным микроорганизмом, люди больше никогда не заражаются этим микроорганизмом. Но могут заразиться другими микробами. Т.е. он или она приобретает защиту от одного микроорганизма. Эта форма защиты называется ИММУНИТЕТ. А про человека говорят, что он ИММУНИЗИРОВАН против данного микроорганизма. Формирование иммунитета за счет инфекций или с помощью вакцины называется АКТИВНЫМ ИММУНИТЕТТОМ.
Много лет назад было показано, что неиммунный человек может стать иммунным после переноса сыворотки крови или лимфоцитов от иммунных людей (ПАССИВНЫЙ ИММУНИТЕТ) или компонентов сыворотки (АНТИТЕЛ И ЛИМФОЦИТОВ) т.е. тех компонентов, которые принимают участие в иммунной защите.
Замечено, что иммунная система реагирует на микроорганизмы, но не на свои собственные клетки и она помнит, что организм прежде инфицировался теми или иными микробами. Это включает:
Иммунитет опосредуется СИСТЕМОЙ ИММУНИТЕТА, которая реагирует на инфекцию развитием ИММУННОГО ОТВЕТА. Иммунный ответ должен:
Агент, который вызывает иммунный ответ, называется ИММУНОГЕН. Термин АНТИГЕН применяется в отношении вещества, которое реагирует с антителом.
Клеточные основы иммунного ответа
Ключевые клетки – лимфоциты, обладающие способностью распознавать микроорганизмы. Существует два типа лимфоцитов, которые развиваются в костном мозге из общего предшественника:
Эти два вида лимфоцитов используются для борьбы с микроорганизмами тремя способами (стратегиями).
Стратегия один: удаление внеклеточных микроорганизмов
В ответ на инфекцию В-лимфоциты созревают в ПЛАЗМАТИЧЕСКИЕ клетки, которые секретируют растворимые распознающие молекулы (антитела). В-клетки распознают микробы потому, что у них на мембране находятся антитела, которые могут взаимодействовать с рецепторами антигенов.
В момент первичного инфицирования антител в крови нет и их уровень повышается существенно между 7 и 10 днями после инфицирования. Уровень антител повышается медленно, достигает пика и затем снижается до исходного уровня – ПЕРВИЧНЫЙ ОТВЕТ.
При повторном взаимодействии с тем же самым микроорганизмом, кровень антител начинает увеличиваться уже через 24 часа, затем достигает высокого уровня, на котором может длительно сохраняться – ВТОРИЧНЫЙ ОТВЕТ.
Антитела распознают структуры на поверхности бактерий (белки, углеводы, липиды). Когда у нас инфекция, мы вырабатываем антитела, которые распознают множество различных типов структур на бактериальной поверхности. Сыворотка от иммунного человека содержит много различных антител, каждое из котторых распознает различные структуры на поверхностной мембране. Каждая из таких структур называется ЭПИТТОП (или АНТИГЕННАЯ ДЕТЕРМИНАНТА).
Антитела растворимы и путем диффузии проникают в ткани, чтобы достичь внеклеточных микроорганизмов. Связывание антител с микроорганизмами активируют два ЭФФЕКТОРНЫХ механизма для удаления микроорганизмов.
Стратегия два: Удаление микроорганизмов, которые обычно выживают длительные периоды внутри макрофагов.
Даже после опсонизации антителами и комплементом некоторые бактерии не погибают. Они выживают и даже размножаются в макрофагах. Например, микобактерия туберкулеза. Избавление от них возникает благодаря субпопуляции клеток называемых ХЕЛПЕРНЫМИ Т-лимфоцитами. Эти клетки распознают макрофаги, содержащие внутриклеточные бактерии, с помощью антигенных рецепторов Т-лимфоцитов, отличных от антител. Они помогают макрофагам убить бактерии за счет синтеза растворимых молекул (ЦИТОКИНОВ), которые стимулируют механизмы бактериального киллинга у макрофагов.
Стратегия три: Уничтожение микроорганизмов, которые инфицируют клетки, не обладающие собственной системой противомикробной защиты.
Вирусы являются облигатными внутриклеточными патогенами, которые инфицируют любые типы клеток, а большинство клеток не обладают противомикробными механизмами. В процессе репликации вирусные белки появляются на поверхности инфицированных клеток. Другой подтип Т-лимфоцитов – токсические Т-лимфоциты распознают эти вирусы (чужеродные антигены) и секретируют цитотоксические молекулы, которые убивают зараженные клетки.
3. Первичная цилиарная дискинезия. Dr C. O'Callaghan.
Мукоцилиарный клиренс дыхательного тракта является важным механизмом защиты против вдыхаемых патогенов. Реснички, которые выстилают верхние и нижние дыхательные пути, покрыты тонким слоем слизи и совершает быстрые бьющие скоординированные движения, проталкивая частицы, приклеившиеся к слизистому слою глотки. Дефектный мукоцилиарный клиренс предрасполагает к повторным инфекциям дыхательных путей, что проявляется бронхоэктазами и хроническими синуситами. Цилиарные дефекты могут быть как врожденными (первичными), так и приобретенными в результате инфекции, действия токсинов или лекарств.
Первичная цилиарная дискинезия (ПЦД) относится к заболеваниям, наследуемым рецессивно с аномальной активностью ресничек, отсутствием мукоцилиарного транспорта и часто – с аномальной структурой ресничек. Ультроструктурные аномалии ресничек обнаржены у больных синдромом Картагенера, который имеет классическую триаду: бронхоэктазы, синуситы, situs viscerus inverus. При этом состоянии сердце расположено с правой стороны грудной клетки, а внутренние органы также частично могут располагаться на противоположной стороне. Больные со сходной клиникой и цилиарными аномалиями, но не имеющие situs viscerus inverus, обычно хуже распознаются и вместе с больными синдромом Картагенера они классифицируются как имеющие синдром неподвижных ресничек. Синдром неподвижных реснинчек был переименован в ПЦД, когда функциональные исследования ресничек от этих пациентов показали, что реснички имеют скорее ненормальную подвижность, чем полную неподвижность. В первую очередь поражаются легкие, нос, среднее ухо и пазухи потому, что их защита зависит от скоординированного, эффективного движения ресничек для удаления слизи.
Клинические проявления ПЦД включают повторные инфекции нижних дыхательных путей, хронические рениты, синуситы средние атиты. В результате повторных респираторных инфекций могут вызываться бронхоэктазы. Среди детей с бронхоэктазами было показано, что 18% из них имели ПЦД. Почти у всех мужчин развивается бесплодие. Диагностика ПЦД осложняется тем фактом, что цилиарные дефекты могут быть вызваны инфекциями (вторичной дискинезией) и, поэтому ненормальную подвижность ресничек необходимо показат ь по крайней мере в двух местах дыхательного тракта и подтвердить более, чем один раз. Диагноз может быть подтвержден обнаружением ультраструктурных дефектов, таких как снижение количества динеиновых “веток”. Однако нормальная ультраструктура ресничек не позволяет исключить заболевание.
Ведение
Ведение больных с ПЦД включает ежедневную дыхательную гимнастику, включая постуральный дренаж и откашливание. Эти методы компенсируют дефицит мукоцилиарного клиренса. Мы рекомендуем оральные антибиотики при возникновении любых респираторных синдромов, а при обострении – внутривенные антибиотики. Очень важно регуляное наблюдение у физиотерапевта, педиатра и у врача ухо-горло-нос. Очень часто трудно лечить болезнь среднего уха, а введение громента обычно бесполезно. В случае утраты слуха используются слуховые аппараты. У больных синуситами облегчение может принести полипиктомия и частичная турбинектомия.
При достижении больными мужчинами взрослого возраста необходимо консультирование по поводу возможного бесплодия.
Прогноз
ПЦД имеет относительно хороший прогноз в отношении нарушения легочной функции в сравнении с муковисцидозом. Ожидаемая длительность жизни при адекватном лечении – нормальное. Однако, она снижается, если развивается хроническое заболевание легких.
Вторичная цилиарная дисфункция
Вторичная цилиарная дискинезия может приобрести важное клиническое значение особенно у младенцев с относительно маленькими дыхательными путями, а также у новорожденных, чья способность к отхаркиванию очень невысокая. Вторичная дискинезия может быть вызвана лекарствами, токсинами, экологическими факторами. Например, галатана и кокаина, двуокисью серы, вдыханием сухого воздуха. Дискинезия может также развиваться в результате повреждающего воздействия как патогенов, так и факторов самого хозяина организма, включая бактерии, вирусы или клейкоцитарную элакстазу. Эти вторичные дискинезии могут сопровождаться микротубулярными аномалиями, но обычно выражены меньше, чем повреждения ресничек при ПЦД. Данный факт говорит о том, что для установки диагноза ПЦД необходимы повторные ультраструктурные исследования. Вторичные цилиарные дефекты могут проходить со временем и при адекватном лечении.
Реснички мозговой эпендии
Ресничатые эпендимальные клетки выстилают стенки желудочков и протоки мозга, а также центральный канал спинного мозга, образуя барьер между спинно-мозговой жидкостью и нервной тканью. Их функция не вполне ясна. На каждой эпендимальной клетке имеется примерно 40 ресничек, которые совершают 30-40 толчков в секунду. Хотя их точная функция остается неизвестной, их значение заключается в постоянном направленном перемещении цереброспинальной жидкости. Это позволяет поддерживать градиент диффузии между цереброспинальной жидкостью и мозговой тканью, способствует перемещению токсинов и метоболитов ЦНС для очистки. Так и в случае респираторных ресничек, они могут играть защитную роль, предохраняя мозг от засорения и предупреждая прикрепление бактерий во время менингиитов.
Показано, что при дефекте двигательной активности мозговых ресничек развивается гидроцефалия – водянка мозга.
[Вперед]