Curr Opin Pulm Med 9(5):402-407, 2003.
Бронхоскопия при саркоидозе: диагностические и терапевтические возможности
Jeffrey T. Chapman, MD, Atul C. Mehta, MD
Department of Pulmonary and Critical Care Medicine, The Cleveland Clinic Foundation, Ohio, USA
Реферат
Фибробронхоскопия произвела революцию при оценке пациентов с подозреваемым саркоидозом и лечении пациентов с саркоидозом со значительной эндобронхиальной болезнью. Авторы исследовали диагностическую и терапевтическую полезность фибробронхоскопии, рассматривая литературу, с особым интересом к недавним исследованиям. Бронхоскопия дает множественные диагностические возможности при подозреваемом саркоидозе. Недавние исследования дали удивительные результаты и авторы рассматривают возможности трансбронхиальной биопсии легкого, эндобронхиальной биопсии, трансбронхиальной тонкоигольной аспирационной биопсии и бронхоальвеолярного лаважа для диагностирования саркоидоза. Новые данные показывают выгоду эндобронхиальной биопсии и трансбронхиальной тонкоигольной аспирационной биопсии в дополнении к традиционной трансбронхиальной биопсии. Мы обсуждаем оптимизацию этих методов, сделанную в недавних исследованиях. Эндобронхиальная терапия рассмотрена в связи с недавними успехами баллоной бронхопластики. Фибробронхоскопия имеет очень высокий диагностический потенциал во всех стадиях подозреваемого саркоидоза. Обычно используется трансбронхиальная и эндобронхиальная биопсия, трансбронхиальная аспирационная тоноигольная биопсия должна использоваться в случаях значительной аденопатии. Бронхоальвеолярный лаваж должен использоваться, чтобы исключить альтернативные диагнозы. Терапевтическая бронхоскопия используется редко, но когда она необходима, наиболее предпочтительный метод по мнению авторов - бронхоскопическая баллонная дилатация.
Введение
Фибробронхоскопия (FB) произвела революцию при оценке пациентов с саркоидозом. Мы исследовали полезность нескольких бронхоскопических методик при диагностировании саркоидоза. FB стала общепринятой лечебной процедурой у пациентов со значительной обструкцией. Мы также рассматриваем показания и методы использования терапевтической бронхоскопии при саркоидозе.
Диагностическая бронхоскопия при саркоидозе
Фибробронхоскопия изменила оценку пациентов с подозреваемым саркоидозом. Ранее, пациенты подверглись бронхоскопии с помощью жесткого бронхоскопа, медиастиноскопии, хирургической биопсии легкого, биопсии мышц, кожи, проводился тест Квейма-Зильцбаха или диагноз устанавливался ''клинически'', без анализа ткани. Многие пациенты отказывались от проведения агрессивных процедур, но также колебались начинать лечение с серьезными побочными эффектами без точного диагноза. Введение FB в пульмонологическую практику Ikeda в 1968 г. [1] позволило диагностировать пациентов с помошью хорошо переносимой процедуры. Мы исследуем развитие FB для диагностирования саркоидоза.
Фибробронхоскопия позволяет производить взятие тканей из нескольких анатомически различных источников. Мы обсудим трансбронхиальную биопсию (TBLB), эндобронхиальную биопсию (EBB), трансбронхиальную аспирационную тонкоигольную биопсию (TBNA) и бронхоальвеолярный лаваж (БАЛ). Сначала мы обсудим TBLB, как наиболее широко используемую процедуру. Затем мы обсудим полезность EBB и TBNA. Наконец, будет оценена диагностическая и прогностическая ценность БАЛ.
Трансбронхиальная биопсия
Трансбронхиальная биопсия начала использоваться для диагностирования диффузных болезней легкого вскоре после того, как стал доступным гибкий волоконно-оптический бронхоскоп [2] и вскоре ее полезность для диагностирования саркоидоза также была признана [3]. Ненекротические гранулемы, в отсутствии воздействия антигенов, способных причинять аллергический пневмонит, кислотостойких организмов или грибов, являются патологическим паттерном, замеченным при TBLB.
TBLB имеет более высокую диагностическую ценность в поздних стадиях болезни (55 % в стадии I по сравнению с 70 % в стадии II и III) [4]. Удивительно, что в стадии I болезни TBLB также может обнаружить гранулемы. Даже у пациентов с нормальной рентгенограммой легких и КТ с высоким разрешеним со стадией 0 болезни, паренхиматозные гранулемы могут быть обнаружены при TBLB [5, 6].
Еще более удивительно, что активность болезни не влияет на диагностическую ценность TBLB. Таким образом, проведение TBLB стало принятым стандартом у всех пациентов с подозреваемым саркоидозом несмотря на расхождение рентгенографической стадии и активности болезни. Сравнение TBLB с более агрессивными диагностическими методами сделать трудно [7].
Чтобы определить оптимальный метод для диагностирования саркоидоза, были исследованы вариации методик выполнения TBLB. Наиболее сильно на диагностическую ценность влияет число биопсий. Вероятность постановки диагноза в зависимости от числа биопсий имеет вид логарифмической кривой и увеличивается с каждой биопсией [8]. Необходимое число биопсий отличается в различных работах, но большинство исследователей считает, что от четырех до шести образцов ткани достатотчно для стадии II болезни, но для стадии I болезни необходимо большее количество (возможно 10) [8-10]. Место проведения каждой биопсии также является важным. Лучше, когда биопсия производится в больше чем одной доле и производится в наиболее вовлеченной области в стадии II или III болезни [10]. Раса - также важный фактор, чернокожие более вероятно будут иметь положительные результаты TBLB чем белые (74 % и 50 %, соответственно, P = 0.0038) [11].
Другие аспекты диагностической ценности биопсии также были исследованы. Большие щипцы позволяют получить больший образец ткани и увеличивают диагностическую ценность, но увеличивают риск кровотечения или пневмоторакса [12]. Образцы ткани, которые плавают при помещении в фиксатор, более вероятно содержат альвеолярную ткань и имеют более высокий диагностический потециал чем ткань, которая тонет в фиксаторе и вряд ли содержит альвеолы [13]. Однако, этот материал, содержащий только ткань стенки бронхов также может содержать гранулемы.
Эндобронхиальная биопсия
Саркоидные гранулемы могут быть обнаружены в любой части респираторного тракта. Знание о вовлечении слизистой может привести к правильному диагнозу. Например Mariotta [14] подтвердил саркоидоз, произведя биопсию черпаловидного хряща пациента при бронхоскопии.
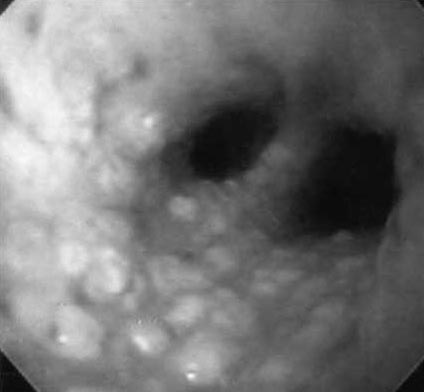
В необычных случаях, эндобронхиальная слизистая имеет заметную патологию (Фото 1) и EBB может быть выполнена большинством бронхоскопистов. Однако, во многих образцах слизистая кажется нормальной, но EBB может быть диагностической и в этих случаях. Использование жесткого бронхоскопа было диагностическим у 24-44 % пациентов [15-17]. Введение фибробронхоскопии открыло эту диагностическую методику не хирургам.

Фото 1. Серьезный эндобронхиальный саркоидоз
О полезности EBB было сообщено в нескольких исследованиях. Armstrong [18] опубликовал отчет, описывающий 101 пациента. Большинство пациентов имело патологию слизистой с узловыми повреждениями (64 %) и/или бронхостенозом (26 %). Диагностическая ценность в этой группе пациентов была 58 % для стадии I, 62 % для стадии II и 46 % для стадии III и была самый высокой у пациентов с патологией слизистой (91 %) по сравнению с пациентами с нормальной слизистой (37 %). В другом ряде, половина пациентов со стадией I или II имели ненормальности слизистой, принимая во внимание, что в стадии III болезни, патология слизистой наблюдалась у 83 % [19]. Как и ожидалось, в этой группе пациентов диагностическая ценность EBB была высокой (49 %) у всех пациентов и увеличила диагностическую ценность TBLB до 52-64 %, когда использовались оба вида биопсии.
Недавнее исследование сообщило о диагностической ценности EBB при менее частых ненормальностях слизистой [20]. Патология слизистой была замечена только у трети пациентов, но EBB была все еще полезна и была положительна у 54 % пациентов с патологией слизистой и у 20 % пациентов с нормальной слизистой. EBB увеличила диагностическую ценность TBLB на 10 %, от 76 до 86 % при использовании обоих видов биопсии.
Walter Reed Army Medical Center недавно сообщил о проспективном исследовании, в котором была оценена выгода добавления EBB к TBLB в клинической практике [21]. В исследовании были зарегистрированы 34 пациента и у них были проведены TBLB, EBB и, при необходимости, медиастиноскопия. Ненормальности слизистой были замечены у 70 % пациентов и были связаны с более высокой частотой обнаружения гранулем чем при нормальной слизистой (75 % и 30 % соответственно).
Удивительно, что EBB имела более высокую диагностическую ценность чем TBLB (62 % и 59 %). Многие пациенты имели положительные результаты при использовании обеих методик, но семь пациентов имели положительные результаты только при EBB.
В связи с тем, что другие аспекты саркоидоза имеют зависимость от расы, были исследованы расовые вариации результатов EBB [11]. Хотя патология слизистой наблюдалась приблизительно у половины чернокожих и белых пациентов, результаты были положительны у 85 % чернокожих, но только у 38 % белых пациентов.
Мы рекомендуем прооведение EBB при нормальной и патологической слизистой. Для нормальной слизистой мы рекомендуем шесть биопсий, две из main carina и две из bilateral secondary carinae. Когда присутствуют ненормальности слизистой, мы проводим четыре биопсии в этой области и две из contralateral secondary carina.
Трансбронхиальная аспирационная тонкоигольная биопсия
Пациенты с саркоидозом очень часто имеют увеличенные средостенные и грудные лимфатические узлы. Это привлекательная цель для биопсии. Методика TBNA первоначально была разработана хирургами для использования жесткого бронхоскопа [22]. Французские хирурги сообщили о диагностической ценности 66 % в стадии I и II, когда использовалась игла диаметром 1.5 мм [23]. Не имелось никаких различий в диагностической ценности при биопсии паратрахеальных или грудных лимфатических узлов.
Wang [24] использовал эту методику при FB и первый сообщил о результатах при саркоидозе. При использовании иглы калибра 18, диагностическая ценность TBNA была 90 % у 20 пациентов. Наша группа подтвердила эти данные, когда мы обнаружили, что игла калибра 18 может использоваться при диагностировании саркоидоза [25] в отличие от иглы калибра 22, которая дает материал, не позволяющий диагностировать гранулематозное воспаление.
Morales [26] сообщил о использовании TBNA у 51 пациента. Диагностическая ценность TBNA в стадии I и II болезни была 50 %, и, что наиболее важно, увеличивала на 10-20 % диагностическую ценность TBLB. Недавнее проспективное исследование сообщило о 13 пациентах с подозреваемым саркоидозом, у которых проводились TBNA и TBLB [27]. Семь из 13 пациентов имели положительные результаты TBNA. Хотя большинство пациентов имело диагностическую TBLB, четыре пациента имели отрицательную TBLB, но диагностическую TBNA. Другое недавнее исследование показало, что семь из восьми пациентов с саркоидозом имели положительную TBNA [28].
Число пациентов в этих исследованиях слишком мало, чтобы предположить, когда выполнение TBNA может быть полезным. В нашем центре мы обычно используем TBNA, когда основной подозреваемый диагноз - саркоидоз, присутствует средостенная или грудная лимфаденопатия и есть вероятность злокачественной болезни [29].
Бронхоальвеолярный лаваж
Учитывая, что саркоидоз - диффузная болезнь и может вовлекать альвеолы и бронхиолы, можно было бы ожидать, что БАЛ может отражать активность болезни. Фактически, вскоре после применения этой методики, ответ на этот вопрос был получен. Известно, что у пациентов с саркоидозом часто наблюдается анергия к обычным антигенам, ранее позитивная реакция может транформироваться в отрицательную и может наблюдаться периферическая лимфопения [30, 31]. Считалось, что этот факт отражает ослабление иммунной функции и возможно является причиной болезни. Однако, анализ БАЛ показал увеличение по сравнению со здоровой группой контроля полного числа лимфоцитов и активации иммунной системы с увеличением числа лимфоцитов Т-хелпер [32, 33]. Это изменило восприяите болезни и привело к использованию БАЛ как диагностического инструмента.
Место проведения БАЛ при диффузной болезни не является важным [34, 35]. Много исследователей описали классический результат исследования БАЛ при саркоидозе: увеличение числа лимфоцитов со специфическим увеличением числа клеток Т-хелпер, ведуще к увеличению отношения CD4/CD8 [36]. Отношение CD4/CD8 4:1 в 50 % случаев позволяет отличить саркоидоз от всех других болезней легкого, но это число увеличивается до 94 %, когда рассматриваются только пациенты с интерстициальными болезнями легких [37]. К сожалению чувствительность метода низка - 59 %. Когда отношение CD4/CD8 больше чем 4:1 в сочетании с числом нейтрофилов и эозинофилов в БАЛ меньше 1 %, диагностическая ценность метода равна диагностической ценности TBLB. Учитывая вариабильность отношения CD4/CD8, особенно у курящих, мы не рекомендуем использовать этот метод вместо TBLB или EBB [38]. Таким образом, как диагностический инструмент, анализ БАЛ скорее является дополнительным исследованием.
Возможно даже более трудная задача, чем диагностирование саркоидоза, является предсказание курса болезни или ответа на стероиды. Исследования показали, что начальный индекс лимфоцитов БАЛ не позволяет предсказать прогресс болезни или ремиссию [41, 42]. Анализ числа CD4 клеток в БАЛ показал, что вопреки распространенному заблуждению, увеличенный индекс CD4 лимфоцитов не позволяет предсказать будущую ремиссию [43]. Ранее была исследована нейтрофиллия БАЛ при саркоидозе [42]. Индекс нейтрофилов в БАЛ больше чем 0.2*104 клеток в mL позволяет предсказать значительное ухудшение функции легкого и рентгенографических ненормальностей. Однако, следует обратить внимание, что пациенты с повышенным числом нейтрофилов в БАЛ имели более запущенное заболевание, чем пациенты с низким числом нейтрофилов. Таким образом, скорее рентгенограммы и исследований функции легких позволят предсказать ухудшение в этой группе пациентов.
Хотя дифференциальный анализ клеток БАЛ имеет сомнительную ценность в качестве клинического инструмента, анализ цитокинов БАЛ обеспечил лучшее понимание патогенеза саркоидоза. Хотя многие из этих открытий выходят за рамки этой статьи, некоторое тесты могут быть полезны и будут описаны. Два цитокина, важные для развития гранулематозного воспаления, были обнаружены в БАЛ. Повышенные уровни фактора некроза опухоли альфа и интерферона-гамма присутствуют у пациентов с прогрессирующей болезнью по сравнению со здоровыми индивидууами и пациентами с бездействующим саркоидозом [44]. Другие маркеры (KL-6, гранулоцито-макрофагный колониестимулирующий фактор, трансформирующий фактор роста бета), коррелируют с серьезностью и активностью болезни [45-48]. Однако, эти маркеры пока не стали стандартом диагностики саркоидоза или оценки активности болезни, но их исследования продолжаются.
Терапевтическая бронхоскопия
Значительная трахеобронхиальная обструкция при саркоидозе относительно редка и, как считается, происходит у 2-8 % пациентов с саркоидозом [49, 50], хотя этот процент вероятно завышен, потому что в настоящее время гораздо большее количество пациентов диагностируется с ранней, необструктивной болезнью, чем когда эти данные были получены. Обструкция может происходить в стадии III и IV, но также и в стадии II болезни [51].
Обычно, стеноз происходит по одной из двух причин: сегментальная или долевая обструкция вследствие скопления эндобронхиальных гранулем [50]. Стеноз наиболее часто происходит в правой средней доле, в бронхах верхних долей и даже в трахее [52]. Эндобронхиальная обструкция может улучшаться при кортикостероидной терапии и не требовать бронхоскопического вмешательства. Однако, если обструкция персистирует, такая возможность должна рассматриваться.
Другой механизм обструкции - сжатие дыхательных путей увеличенными лимфатическими узлами [53]. Системные кортикостероиды могут улучшать этот тип обструкции, но когда она персистирует, также должна рассматириваться возможность бронхоскопического вмешательства.
В настоящее время существует несколько методик бронхоскопического вмешательства. Однако, лазерная ампутация, электрокаутеризация и криотерапия не являются полезными из-за диффузного, подслизистого характера эндобронхиальных окклюзий или при внешнем сжатии бронха. Таким образом, механическая балонная дилатация и использование стентов - наиболее предпочтительные методы.
Баллонная дилатация
Механическая дилатация первоначально выполнялась с помощью катетера при бронхоскопии с использованием жесткого бронхоскопа [54]. Этот метод успешно использовался для уменьшения сегментальной и долевой обструкции у двух пациентов с саркоидозом. Один пациент имел рецидив обструкции через 10 лет и метод был использован повторно с хорошими результатами. К сожалению другой пациент имел частые рецидивы стеноза, требующие частой дилатации и применения кортикостероидов [55]. Баллонная ангиопластика впервые была проведена в 1984 г. для дилатации трахеального стеноза и в 1988 г. была использована при бронхиальной обструкции при саркоидозе [56, 57].
Об успешной балонной дилатации через гибкий бронхоскоп впервые было сообщено в 1994 г., когда Fouty [58] использовал 5-Fr Fogarty катетер для эмболэктомии, чтобы расширить сегментальный и долевой стеноз у шести пациентов с саркоидозом. Все пациенты имели субъективное улучшение и не имелось никаких осложнений.
Бронхоскопическая балонная дилатация (BBD) - предпочтительный метод у пациентах со стенозом. Однако, BBD может быть выполнена только если не имеется полной окклюзии дыхательных путей. Наша методика заключается размещение катетера с раздуваемым баллончиком на конце в стенозированных дыхательных путях при прямой визуализации с помощью бронхоскопа или при использовании рентгеноскопии и проволочной направляющей, если катетер не может быть помещен через бронхоскоп [59]. Осложнения при BBD включают боль в груди, бронхоспазм, ателектаз, кровоизлияние, повреждение бронхов, пневмоторакс и медиастинит.
Трахеобронхиальные стенты
Размещение стента в дыхательных путях - процедура, которая требуется немногим пациентам с саркоидозом. Стент - цилиндрическая полая трубка, предназначенная для сохранения открытого состояния дыхательных путей, противодействуя внешнему сжимающему усилию. В настоящее время доступны металлические и кремнийорганические трубки. Для размещения кремнийорганических стентов требуется жесткий бронхоскоп и общая анастезия.
Решение разместить стент при саркоидозе может быть принято после неудачи лечения и рецидива стеноза. Мы резервируем эту методику для случаев, когда стеноз рецидивирует несмотря на агрессивную кортикостероидную терапию и BBD не дает удовлетворительных результатов, когда воспаление ведет к деструкции бронхиальной архитектуры и когда экстрабронхиальноя компрессия увеличенными лимфатическими узлами производит окклюзию дыхательных путей, несмотря на кортикостероидную терапию. Мы рекомендуем использовать стенты только в этих случаях из-за возможности стент-индуцированной грануляции и относительно трудного удаления стента, если происходит осложнение. Ранее, мы описали методику установки стентов [60].