Dermatology Online Journal 8 (1): 4;2002
Узловатая эритема
Luis Requena and Celia Requena
Department of Dermatology, Universidad Autуnoma, Madrid, Spain; and Department of Dermatology, Hospital General Universitario, Universidad de Valencia, Valencia, Spain.
Реферат
Узловатая эритема (erythema nodosum) - наиболее частый клинико-патологический вариант панникулита. Это кожная реакция, состоящая из воспалительных, болезненных, узловых повреждений, обычно расположенных на передней части нижних конечностей. Процесс может быть связан с разнообразными болезнями, инфекциями, саркоидозом, ревматологическими болезнями, воспалительнойи болезнью кишечника, реакцией на лекарственные средства, аутоиммуннными болезнями, беременностью и злокачественными новообразованиями. Обычно узловатая эритема развивается внезапно, в виде симметричных, болезненных, эритематозных, горячих узелков и приподнятых бляшек, обычно расположенных на голенях, лодыжках и коленях. Повреждения часто двухсторонние. Сначала, узелки имеют ярко-красный цвет, но в течение нескольких дней они становятся мертвенно бледными, красными или пурпурными и затем желто-зелеными и имеют вид сильного ушиба. Образование язв не происходит и узелки заживают без атрофии или рубцевания. Некоторые клинические варианты узловатой эритемы известны под различными названиями, включая мигрирующую узловатую эритему (erythema nodosum migrans), подострый узловой миграционный панникулит (subacute nodular migratory panniculitis) и хроническую узловатую эритему, но вероятно все эти клинические варианты могут быть включенны в спектр проявлений узловатой эритемы. Гистопатологически, узловатая эритема - стереотипный пример септального панникулита без васкулита. Перегородки подкожного жира утолщаются и по-разному инфильтрируются воспалительными клетками, которые простираются на перисептальные области жировых долек. Состав воспалительного инфильтрата в перегородках изменяется с возрастом повреждения. В ранних повреждениях, отек, кровоизлияние и нейтрофилы, ответствены за утолщение перегородок, принимая во внимание, что фиброз, перисептальная грануляция, лимфоциты и многоядерные гигантские клетки наблюдаются в поздних стадиях узловатой эритемы. Гистопатологический признак узловатой эритемы - присутствие так называемых радиальных гранулем Мишера, которые состоят из маленьких, узловых скоплений гистиоцитов, расположнных радиально от центральной области переменной формы. Лечение узловатой эритемы должно быть направлено на основную болезнь, если она была идентифицирована. Обычно, узелки регрессируют спонтанно в течение нескольких недель и постельный режим часто является достаточным. Аспирин, нестероидные противовоспалительные средства, оксифенбутазон, индометацин или напроксен, йодид калия помогают обеспечить аналгезию и разрешение синдрома. Системные кортикостероиды редко бывают показаны при узловатой эритеме, до их назначения надо исключить наличие основного инфекционного заболевания.
Введение
Узловатая эритема - наиболее частый клинико-патологический вариант септального панникулита. Узловатая эритема обычно имеет острое начало и характеризуется развитием эритематозных болезненных узелков и бляшек, преобладающе расположенных на нижних конечностях. Повреждения часто спонтанно регрессируют, без образования язв, рубцов или атрофии, рекуррентные эпизоды узловатой эритемы редки. Узловатая эритема - реактивный процесс в коже, который может быть вызван разнообразными стимулами. Инфекционные болезни, саркоидоз, ревматологические болезни, воспалительная болезнь кишечника, реакция на лекарственные средства, аутоимунные болезни, беременность и злокачественные новообразования наиболее часто связаны с развитием этого состояния.
Узловатая эритема была впервые описана в 1798 г. английским дерматологом Робертом Вилланом в классической монографии, посвященной эритемам, где автор подчеркнул более высокую частоту узловатой эритемы у женщин [1]. Wilson в 1842 г. предположил, что узловатая эритема являются вариантом мультиформной эритемы (erythema multiforme), поскольку он одновременно наблюдал крапивницу, фигурную эритему (figurate erythema), пурпуру и узловые повреждения [2]. Hebra в 1860 г. расширил клинические характеристики процесса и описал цветовые изменения при развитии повреждений, предложив для названия узловатой эритемы термин контузиформенный дерматит (dermatitis contusiformis) [3].
Клинические особенности
Узловатая эритема может развиваться в любом возрасте, но большинство случаев происходит во втором - четвертом десятилетии жизни, с пиком заболеваемости в возрасте 20- 30 лет из-за высокой заболеваемости саркоидозом в этом возрасте [4]. Несколько исследований показали, что узловатая эритема происходит в 3-6 раз более часто у женщин, чем у мужчин, однако, до наступления половой зрелости заболеваемость у мужчин и женщин приблизительно равна [5, 6]. У молодых пациентов, узловатая эритема развивается чаще, чем индуративная эритема Базена. Расовые и географические вариации заболеваемости наблюдаются во всем мире, в зависимости от распространенности болезней, которые являются этиологическими факторами узловатой эритемы. Распространенность узловатой эритемы в сельских регионах Англии в течение 2 лет составила 2.4 на 1000 в год. [7] Распространенность также изменяется в зависимости от контингента пациентов в клинике: средняя заболеваемость составила приблизительно 0.5 % в отделении дерматологии в Англии [8] и приблизительно 0.38 % от всех пациентов в отделении терапии в Испании [9]. В недавнем исследовании, средняя ежегодная заболеваемость гистологически подтвержденной узловатой эритемы в больнице на северо-западе Испании для пациентов страше 14 лет была 52 случая на миллион, хотя эта оценка очевидно занижена, поскольку учитывались только случаи, подтвержденные биопсией [10]. Большинство случаев узловатой эритемы происходят в пределах первой половины года, вероятно из-за большей частоты стрептококковых инфекций в это время года; различий между городскими и сельскими районами не было [8, 10]. Случаи семейной узловатой эритемы обычно имеют инфекционную этиологию.
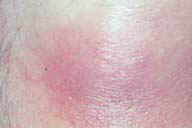
Обычно узловатая эритема развивается внезапно, в виде симметричных, болезненных, эритематозных, горячих узелков и приподнятых бляшек, обычно расположенных на голенях, лодыжках и коленях. Узелки имеют диаметр от 1 до 5 см или более и обычно располагаются симметрично с двух сторон. Узелки могут сливаться в эритематозные бляшки (рис. 4). В редких случаях, могут появляться обширные повреждения на бедрах, руках, шее и даже на лице. Сначала узелки имеют ярко-красный цвет и немного приподняты над кожей. В пределах нескольких дней, они становятся плоскими, с мертвенно бледным, красным или пурпурным цветом (рис. 5-7). Наконец, они становятся желто-зелеными и имеют вид сильного ушиба (контузиформенная эритема). Изменение цвета весьма характерно для узловатой эритемы и позволяет установить специфический диагноз в поздней стадии повреждений. Образование язв при узловатой эритеме никогда не отмечалось, узелки заживают без атрофии или рубцевания. Острое начало узловатой эритемы обычно связано с лихорадкой 38-39 °C, усталостью, недомоганием, артралгией, головной болью, болью в животе, рвотой, кашлем или поносом. Эписклеральные повреждения и фликтены также могут сопровождать кожные повреждения. Менее частые клинические проявления, связанные с узловатой эритемой - лимфаденопатия, гепатомегалия, спленомегалия и плеврит [11]. Узловатая эритема как правило продолжается 3-6 недель, но персистирование вне этого времени также не является необычным. Рецидивы узловатой эритемы редки.
|
|
|
|
|
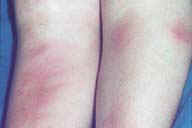
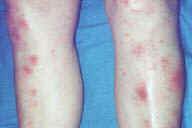
| Рис. 1. Типичные повреждения при узловатой эритеме - эритематозные узелки и бляшки на передней части ног. Этот пациент имел неспецифический язвенный колит. | Рис. 2. Ранние повреждения при узловатой эритеме - подкожные узелки ярко-красного цвета, немного приподнятые над поверхностью кожи. Этот пациент имел синдром Свита. | Рис. 3. Крупный план эритематозных узелков при ранней узловатой эритеме. Эта молодая женщина принимала оральные контрацептивы. | Рис. 4. A: узелки могут сливаться в эритематозные бляшки. B: крупный план эритематозной бляшки на передней части колена. Гистопатологическое исследование показало типичную узловатую эритему. Основной болезни у этого пациента обнаружено не было. | |
|
|
|
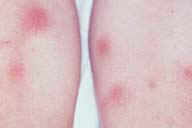
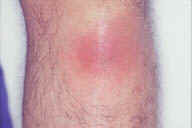
| Рис. 5. Поздняя стадия повреждений при узловатой эритеме - плоские бляшки пурпурного цвета. Этот пациент имел саркоидоз легкого. | Рис. 6. Поздняя стадия повреждений при узловатой эритеме на лодыжке. Этот пациент имел неспецифический язвенный колит. | Рис. 7. Поздняя стадия повреждений при узловатой эритеме имеет вид сильного ушиба. Этот пациент имел саркоидоз легкого. |
Узловатая эритема у детей имеет намного меньшую продолжительность, чем у взрослых, артралгии замечены у небольшого числа пациентов, лихорадка наблюдается в менее 50 % случаев [12-14].
Клинические варианты
Некоторые клинические варианты узловатой эритемы были описаны под различными названиями. Эти варианты включают мигрирующую узловатую эритему [15-18], подострый узловой миграционный панникулит Виланoвы - Пиньoла [19, 20] и хроническую узловатую эритему [21]. О мигрирующей узловатой эритеме в 1954 г. впервые сообщил Беверстедт, как о состоянии, клинически отличающимся от классической узловатой эритемы, но с идентичными гистопатологическими особенностями [15]. Повреждения как правило были уединенными и односторонними и состояли из эритематозных бляшек, которые расширялись периферически и заживали в центре и преимущественно были расположены на боковой части нижних конечностей. Прогрессирующая периферическая граница повреждения была эритематозной, принимая во внимание, что центр повреждения имел желтоватый оттенок (рис. 8). Повреждения были безболезненными или менее болезненными, чем повреждения при классической узловатой эритеме. В 1973 г. Hannuksela сообщил о результатах исследования 438 пациентов с подкожными узелками на нижних конечностях. 56 пациентов имели особенности, которые интерпретировались как мигрирующая узловатая эритема [16]. О подобных случаях также соощалось позднее [17, 18]. В 1956 г. Виланoва и Пиньoль предложили термин ''подострый узловой миграционный панникулит'' для варианта септального панникулита, который клинически и гистопатологически отличался от узловатой эритемы [19]. Это предложение было поддержано Perry и Winkelmann в 1964 г. [20]. Fine и Meltzer предложили термин ''хроническая узловатая эритема'' как лучшее название для повреждений, которые ранее назывались мигрирующая узловатая эритема или подострый узловой миграционный панникулит [21]. Однако, некоторые авторы все еще полагают, что мигрирующая узловатая эритема и хроническая узловатая эритема - два различных клинико-патологических объекта [18]. Эти авторы изучили 58 примеров гранулематозного септального панникулита и 36 случаев диагностировали как хроническую узловатую эритему, принимая во внимание, что 14 случаев были интерпретированы как мигрирующая узловатая эритема. Их классификация была главным образом клинической, они анализировали особенности, такие как продолжительность, морфология, число повреждений, местоположение, симметрия и связанные системные проявления. Гистопатологически, повреждения при мигрирующей узловатой эритеме демонстрировали значительное утолщение перегородок подкожного жира, с большим числом гранулем, часто содержащих многоядерные гигантские клетки, грануляции и заметную пролиферацию капилляров между перегородками и жировыми дольками. В повреждениях, которые интерпретировались как мигрирующая узловатая эритема, не имелось признаков флебита. Напротив, повреждения, которые интерпретировались как хроническая узловатая эритема, наблюдалась меньшая степень утолщения перегородок и меньшая степень воспалительных инфильтратов, но характерными особенностями были флебит и экссудативные эритроциты [18]. По нашему мнению, эти гистопатологические различия не позволяют дифференцировать мигрирующую узловатую эритему от хронической узловатой эритемы и скорее отражают различия экспрессии в различных стадиях развития повреждений, чем являются двумя различными объектами. В настоящее время, большинство авторов полагает, что мигрирующая узловатая эритема, подострый узловой миграционный панникулит и хроническая узловатая эритема - клинические варианты, которые могут включены в спектр узловатой эритемы [22].
Редкий вариант узловатой эритемы у детей и молодых взрослых характеризуется повреждениями только на ладонях или подошвах, часто процесс односторонний [23, 24, 25, 26]. У детей болезненные, односторонние, эритематозные узелки обычно развиваются после физической активности. Гистопатологические особенности этих повреждений, которые развиваются только на ладонях или подошвах, подобны классической узловатой эритеме.
|
|
| Рис. 8. Подострый узловой миграционный панникулит Виланoвы - Пиньoла. Повреждение состояло из односторонней эритематозной бляшки, которая расширялась периферически и заживала в центре. Прогрессирующая периферическая граница повреждения была эритематозной, принимая во внимание, что центр повреждения имел желтоватый оттенок. | Рис. 9. Редкий вариант узловатой эритемы у детей и молодых взрослых характеризуется повреждениями только на ладонях или подошвах, часто процесс односторонний. У этого мальчика развился уединенный эритематозный узелок, гистопатологическое исследование показало типичные особенности узловатой эритемы. |
Этиология
Узловатая эритема может быть связана с разнообразными болезнями и ее наблюдение всегда должно сопровождаться поиском основной этиологии. Обзор литературы показывает, что список этиологических факторов, которые могут вести к развитию узловатой эритемы очень длинный и включает инфекции, реакции на лекарственные средства, злокачественные новообразования и другие состояния (таблица 1) [8, 27-121]. Хотя в Испании имеются значительные географические вариации, связанные с эндемическими инфекциями, стрептококковые инфекции - наиболее частый этиологический фактор для узловатой эритемы у детей, принимая во внимание, что другие инфекционные процессы, реакции на лекарственные средства, саркоидоз, аутоиммуннные болезни и воспалительная болезнь кишечника, наиболее часто связаны с узловатой эритемой у взрослых.
Связь между предшествующим эпизодом инфекции верхних дыхательных путей бета-гемолитическим стрептококком группы А и узловатой эритемой, хорошо известна, особенно у детей и молодых взрослых. Кожные повреждения обычно появляются через 2-3 недели после инфекции и сопровождаются повышением титра антистрептолизина - O (ASO). Подкожный тест со стрептококковым антигеном часто бывает положительным у пациентов с узловатой эритемой, вторичной к стрептококковой инфекции, хотя, когда развиваются кожные узелки, культуральные исследования мазков из зева обычно не обнаруживают микроорганизмы [10, 46].
В настоящее время, туберкулез очень редко является этиологическим фактором узловатой эритемы в Испании и других странах южной Европы [10, 11, 122]. Подобные случаи отмечаются только у детей и кожные повреждения обычно указывают на первичную легочную инфекцию, которая подтверждается положительной кожной реакцией на туберкулин [48].
Лекарственные средства часто являются причиной узловатой эритемы. Сульфамиды, бромиды и оральные контрацептивы наиболее часто ответственны за развитие узловатой эритемы, но список лекарственных средств очень широк (таблица 1). В последние годы, количество гормонов в контрацептивах было заметно снижено и, таким образом, узловатая эритема, вторичная к приему этой группы препаратов, теперь редка. В случаях, когда узловатая эритема развивается после приема антибиотика при лечении инфекционной болезни, очень трудно различить, является ли узловатая эритема кожной реакцией на антибиотик или на инфекцию.
Саркоидоз является одним из наиболее обычных этиологических факторов у взрослых пациентов со вторичной узловатой эритемой в Испании [10]. В некоторых странах, особенно в северной Европе, узловатая эритема и двусторонняя внутригрудная лимфаденопатия известы как ранние проявления саркоидоза (синдром Лёфгрена) [123]. Однако, узловатая эритема и двусторонняя внутригрудная лимфаденопатия связаны не только с саркоидозом, но и с лимфомой, туберкулезом, стрептококковой инфекцией, кокцидиоидомикозом и гистоплазмозом [124]. Кроме того, недавнее проспективное исследование во Франции продемонстрировало, что у существенного процента пациентов, синдром Лёфгрена является первым проявленим острой инфекции Chlamydia pneumoniae [125].
У взрослых, узловатая эритема, связанная с энтеропатиями, часто коррелирует с внезапным обострением болезни, хотя кожная сыпь может быть клиническим проявлением воспалительной болезни кишечника. Неспецифический язвенный колит более часто связан с узловатой эритемой, чем болезнь Крона [103,120].
У многих пациентов с болезнью Бехчета развиваются повреждения, которые клинически походят на узловатую эритему [99]. Гистопатологические исследования, однако, продемонстрировали, что у существенной части пациентов с болезнью Бехчета и узловатой эритемой наблюдается дольковый панникулит с частым обнаружением лейкоцитокластического или лимфоцитарного васкулита [126, 127]. Другими словами, некоторые пациенты с болезнью Бехчета демонстрируют панникулит, отличный от харатерного для узловатой эритемы.
Одновременное возникновение синдрома Свита и узловатой эритемы является редким [117, 128-133]. В 1992 г. Cohen с коллегами [128] в обзоре литературы обнаружили 8 доказанных биопсией случаев сочетания синдрома Свита и узловатой эритемы, ни один из которых не был связан со злокачественной опухолью. В 1993 г. Wilkinson с коллегами [129], описанали два дополнительных случая, один произошел в сочетании с саркоидозом, другой развился после инфекции верхнего респираторного тракта [129]. В 1995 г. Ben-Noun [130] также сообщил о случае, который произошел после стрептококкового фарингита. В 1995 Suzuki с коллегами [131] описали пациента с острым миелобластным лейкозом, у которого также развивался синдром Свита. После лечения произошло быстрое улучшение кожных повреждений, но годом позже произошел рецидив узловатой эритемы. В 1999 г. Watz с коллегами [132] сообщили о двух пациентах с одновременным развитием синдрома Свита и узловатой эритемы, один пациент имел острый миелобластный лейкоз, другой пациент имел болезнь Крона [132]. Однако, недавно Ginarte и Toribio [133] сообщили, что связь между синдромом Свита и узловатой эритемой не столь редка как, указывает обзор историй болезни. Эти авторы рассмотрели несколько исследований пациентов с синдромом Свита и обнаружили, что 15-30 % пациентов с синдромом Свита имели доказанную биопсией узловатую эритему [134-138]. На основани этих данных, Ginarte и Toribio заключили, что одновременное возникновение из этих двух процессов является частым и может происходить быть из-за общего патогенеза (стрептококковая инфекция верхнего респираторного тракта или воспалительная болезнь кишечника) и то, что оба этих процесса отвечают на одну и ту же терапию (кортикостероиды, йодид калия), также указывает на близкую связь между ними [133].
Несмотря на обширные клинические и лабораторные исследования, этиология узловатой эритемы остается неизвестной в существенном проценте случаев, от 37 до 60 % [6, 10, 11, 60, 122, 139, 140].
Таблица 1. Этиологические факторы узловатой эритемы
Бактериальные инфекции:
Вирусные инфекции: Микозы: Простейшие: Лекарственные средства Злокачественные опухоли Прочие состояния Патогенез Считается, что узловатая эритема является аллергическим ответом на разнообразные факторы. Вариабельность возможных антигенных стимулов, которые могут стимулировать развитие узловатой эритемы указывает, что это состояние - кожный реактивный процесс и что в коже происходит ограниченный ответ на различные антигенные стимулы. Узловатая эритема вероятно происходит при формировании иммунных комплексов и их накоплении внутри и вокруг венул перегородок соединительной ткани в подкожном жире. У пациентов с узловатой эритемой были зарегистрированы циркуляция иммуных комплексов и активация комплемента [141, 142, 143]. Гистопатологические особенности зрелых повреждений предполагают механизм гиперчувствительности замедленного типа и иммунофлюоресцентные исследования показали депозиты иммуноглобулинов в стенках кровеносных сосудов в перегородоках подкожного жира [144, 145]. Однако, другие авторы не смогли продемонстрировать циркуляцию иммунных комплексов у пациентов с узловатой эритемой и аллергическая реакция замедленного типа IV может играть важную роль в патогенезе этого состояния [146]. Ранние повреждения при узловатой эритеме характеризуются нейтрофильными воспалительными инфильтратами, поражающими перегородки подкожной ткани. Недавние исследования продемонстрировали, что пациенты с узловатой эритемой имели увеличенный в 4 и более раза процент реактивных соединений кислорода (ROI), произведенных активизированными нейтрофилами в периферической крови по сравнению со здоровыми добровольцами. Кроме того, процент клеток, производящих ROI у пациентов с узловатой эритемой, коррелировал с клинической серьезностью болезни. Эта поддерживает данные, что ROI могут участвовать в патогенезе узловатой эритемы, производя окислительные повреждения ткани и усиливая воспаление [147]. Пациенты с узловатой эритемой, связанной с саркоидозом, производят фактор некроза опухоли TNF-alpha II. Эти пациенты имеют полиморфизм G-A в позиции -308 промотора гена TNF-alpha, принимая во внимание, что пациенты с узловатой эритемой без саркоидоза, имеют подобную частоту этого аллеля с группой контроля. Эти результаты поддерживают предположение, что узловатая эритема в сочетании с саркоидозом может быть патогенетически связана с изменением производства TNF-alpha вследствие генетического полиморфизма промотора гена TNF-alpha [148]. Напротив, другие авторы обнаружили, что паттерн провоспалительных цитокинов демонстрирует увеличение серологической концентрации интерлейкина-6 при узловатой эритеме связанной и не связанной с инфекцией, принимая во внимание, что влияние TNF-alpha у этих пациентов было минорным [118]. Причина, по которой передняя часть ног является настолько восприимчивой для развития узловатой эритемы, остается неизвестной. Некоторые авторы предположили, что на поверхности кожи нет другого подобного участка, подверженного гравитационным эффектам и охлаждению, где наблюдается относительно редкая артериальная сеть, связанная с венозной системой и лимфатическая система является недостаточно развитой. Кожа голеней не имеет значительного подкожного ''мышечного насоса'' и получает минимальный мышечный ''массаж''. Все эти местные анатомические факторы возможно объясняют предпочтительное развитие узловатой эритемы на голенях [8]. Лабораторные ненормальности Так как список возможных этиологических факторов узловатой эритемы довольно широкий, необходим рациональный и рентабельный диагностический подход. Должна быть собрана полная клиническая история пациента, включая предыдущие болезни, получаемую терапию, путешествия за границу, наличие домашних животных, хобби а также семейную историю узловатой эритемы. Начальная оценка должна включать полный анализ крови, СОЭ, титр антистрептолизина - O (ASO), анализ мочи, туберкулиновую кожную пробу и рентгенограмму легких. Хотя число лейкоцитов обычно является нормальным или немного увеличенным, скорость оседания эритроцитов часто увеличена и возвращается к норме когда повреждения разрешаются. У детей, ускорение СОЭ часто коррелирует с числом кожных повреждений [14]. Ревматоидный фактор обычно отрицательный, но имеется переходное увеличение альфа 2 глобулина. Высокий титр антистрептолизина замечен в случаях узловатой эритемы, связанной со стрептококковой инфекцией горла. Обычно, существенное изменение (по крайней мере на 30 %) титра ASO при двух последовательных измерениях, выполненных через 2-4 недели, указывает на недавнюю стрептококковую инфекцию [10]. Если этиологию установить не удалось, должно быть проведено серологическое исследование для поиска бактериальных, вирусных, грибковый или других инфекций, наиболее распространенных в этом географическом регионе. В случаях подозреваемого туберкулеза, должна быть выполнена кожная туберкулиновая проба, но результаты должны интерпретироваться в контексте распространенности туберкулезна в данном регионе. В Испании, существенный процент здоровых взрослых имеет положительные результаты туберкулиновой кожной пробы. При саркоидозе наблюдается феномен кожной анергии, ослабление реакции на туберкулин у ранее туберкулин-положительных пациентов. Тест Квейма при саркоидозе используется редко из-за опасения заражения ВИЧ. Рентгенограмма легких должна быть выполнена у всех пациентов с узловатой эритемой, чтобы исключить легочную болезнь, как причину кожного реактивного процесса. Двусторонняя внутригрудная лимфаденопатия с лихорадкой и узловатой эритемой без свидетельств туберкулеза, характеризует синдром Лёфгрена, который в большинстве случаев представляет острый вариант легочного саркоидоза с доброкачественным курсом. Этот синдром часто наблюдается у женщин, особенно в течение беременности и в послеродовом периоде [123]. Гистопатология Гистопатологически, узловатая эритема - стереотипный пример септального панникулита без васкулита. Перегородки подкожного жира всегда утолщаются и по-разному инфильтрируются воспалительными клетками, которые простираются на перисептальные области жировых долек. Обычно, поверхностный или глубокий периваскулярный воспалительный инфильтрат, преобладающе состоит из лимфоцитов, также замеченных в прилежащей дерме. Это кожное воспаление наряду с вазодилятацией вероятно объясняет эритематозный внешний вид ранних повреждений, принимая во внимание, что изменения в подкожном слое ответствены за узловой характер повреждений при пальпации. Состав воспалительного инфильтрата в перегородках изменяется с возрастом повреждения. В ранних повреждениях, отек, кровоизлияние и нейтрофилы (рис. 10) ответственны за септальное утолщение, принимая во внимание, что фиброз, перисептальная грануляция, лимфоциты и многоядерные гигантские клетки - главные события в поздних повреждениях при узловатой эритеме [139]. В ранних повреждениях при узловатой эритеме, в редких случаях преобладают эозинофилы [149]. Иногда, в ранних повреждениях воспалительный инфильтрат может быть более очевидным в жировых дольках, чем в перегородках, потому что воспалительные клетки простираются на периферию жировых долек между отдельными жировыми клетками в виде ''шнура'' и процесс преобладающе имеет вид долькового панникулита. Однако, в отличие от истинного долькового панникулита, некроз адипоцитов не наблюдается. Гистопатологический признак узловатой эритемы - присутствие так называемых радиальных гранулем Мишера, которые состоит из маленьких, четких узловых скоплений гистиоцитов вокруг центральной области, имеющией вид звезды или банана (рис. 11) [150-152]. Природа центральной области остается неизвестной, иммуногистохимические и ультраструктурные исследования радиальных гранулем Мишера не смогли продемонстрировать эндотелиальные или другие клетки в этих областях [8]. В ранних повреждениях, радиальные гранулемы Мишера в перегородках расположены спорадически и окружены нейтрофилами. В поздних узелках при узловатой эритеме, гистиоциты объединяются и формируют многоядерные гигантские клетки, многие из которых сохраняют в цитоплазме звездообразную центральную область, напоминающую центральную область радиальной гранулемы Мишера (рис. 12-14). Мы считаем, что радиальные гранулемы Мишера присутствуют во всех стадиях развития повреждений при узловатой эритеме и их поиск должен проводится, чтобы установить специфический диагноз [152]. Однако, хотя по нашему опыту, радиальные гранулемы Мишера специфичны для узловатой эритемы, другие авторы полагают, что подобные гранулемы могут присутствовать в повреждениях при синдроме Свита, индуративной эритеме Базена, болезни Бехчета и липоидном некробиозе [22]. Другая гистопатологическая характеристика узловатой эритемы - отсутствие васкулита, хотя в редких случаях, был описан некротический васкулит мелких сосудов с фибриноидным некрозом стенок сосудов [153]. Гистопатологическое исследование 79 случаев узловатой эритемы продемонстрировало, что истинный лейкоцитокластический васкулит обычно отсутствует и только 18 из 79 экземпляров биопсии показали небольшие неспецифические изменения в некоторых изолированных венах и венулах, принимая во внимание, что многие другие сосуды в центре воспалительного узелка не были повреждены [152]. В отличие от этих результатов, ультраструктурные исследования узловатой эритемы описали повреждение эндотелиальных клеток мелких сосудов перегородок подкожного жира с небольшими инфильтратами воспалительных клеток в стенках сосудов [154, 155]. В поздних стадиях повреждений узловатой эритемы, воспалительные инфильтраты в перегородках редки и имеются заметно утолщенные перегородки с грануляциями на внутренней поверхности между перегородками соединительной ткани и жировыми дольками (рис. 15). При развитии узловатой эритемы, перегородки становятся фиброзными и замещаются гранулемами, жировые дольки замещаются утолщенными перегородками, которые могут полностью замещать дольки. В поздних повреждениях трудно установить, является ли повреждение преобладающе септальным или дольковым панникулитом, поскольку подкожная ткань замещется фиброзной тканью и гранулемами. Со временем, несмотря на обширный фиброз, повреждения разрешаются без атрофии или рубцевания. Липомембранозный или мембранокистозный панникулит - гистопатологический паттерн, который был описан в остаточных повреждениях при панникулитах различных типов, включая узловатую эритему [156]. Это повреждение состоит из кистозных образований в жировых дольках, которые являются следствием некроза адипоцитов. Кистозные повреждения изнутри покрыты гомогенной эозинофильной мембраной с извилистыми выступами в кистозную полость. Эти выступы ярко окрашиваются реактивом Шиффа и красителем судан черный и резистентны к диастазе. По нашему мнению, липомембранозный или мембранокистозный панникулит - гистопатологический паттерн, который может быть замечен в остаточных повреждениях при панникулите различных типов и является неспецифическим вариантом панникулита. Гистопатологическое исследование повреждений при узловатой эритеме у пациентов с системной или дискоидной красной волчанкой, кроме утолщения перегородок и гигантских клеток, сопровождаются областями кровоизлияния, различной степени гиалинового некроза жировых долек, утолщением, гиалинизацией и депозитами фибрина в и вокруг стенок мелких кровеносных сосудов перегородок [108]. Эти особенности вероятно отражают наложение основной болезни и типичной картины узловатой эритемы и могут быть полезным ключом к постановке диагноза [108]. Дифференциальный диагноз Индуративная эритема Базена - главный дифференциальный диагноз для узловатой эритемы. Клиническая картина узловатой эритемы отличается от индуративной эритемы Базена в расположении повреждений, которые обычно располагаются на голенях и регрессируют через несколько недель без некроза и рубцевания. Напротив, типичные повреждения при индуративной эритеме Базена появляются на задней части ног взрослых женщин с эритроцианозом, часто персистируют с образованием язв (рис. 16) и регрессируют, оставляя шрамы. В атипичных случаях, различить эти два состяниями возможно при гистопатологической экспертизе, поскольку узловатая эритема - чаще всего септальный панникулит, принимая во внимание, что индуративная эритема Базена - преобладающе дольковый панникулит (рис. 17) [157]. При проведение биопсии, хирургическое иссечение скальпелем предпочтительнее перфорационной биопсии, поскольку должен быть исследован наиболее проксимальный участок повреждения, и, когда это возможно, должно проводиться исследование раннего повреждения. Таблица 2 суммирует основные клинические и гистопатологические различия между узловатой эритемой и индуративной эритемой Базена. Таблица 2. Клинические и гистопатологические различия между узловатой эритемой и индуративной эритемой Базена. Кожные повреждения при поверхностном тромбофлебите могут иметь внешний вид, подобный узловатой эритеме. Однако, повреждения обычно состоят из твердых, нерегулярных, фиброзных рубцов или бляшек (рис. 18). Биопсия этих повреждений демонстрирует тромбоз вены с воспалительными инфильтратами в стенке вены (рис. 19). В отличие от узловатой эритемы и несмотря на интенсивное повреждение стерок пораженной вовлеченной вены плотными воспалительными инфильтратами, повреждения при поверхностном тромбофлебите демонстрируют малое число или полное отсутствие воспалительных инфильтратов в перегородках соединительной ткани и смежных жировых дольках и процесс скорее может быть охарактеризован как васкулит, чем как панникулит [158]. При кожном узловом полиартериите также могут развиваться двусторонние болезненные эритематозные узелки на голенях. Однако, в пораженной области обычно наблюдается ретикулярное ливедо; узелки преимущественно располагаются на бедрах и часто изъязвляются (рис. 20). Гистопатологически, повреждения при кожном узловом полиартериите демонстрируют васкулит, поражающий артерии средних размеров и артерилы в перегородках подкожной ткани. Пораженные сосуды демонстрируют характерное утолщение стенки и интимы вовлеченной артерии с эозинофильным кольцом фибриноидного некроза (рис. 21) [158]. Как и поверхностный тромбофлебит, кожный узловой полиартериит является васкулитом с небольшим или полным отсутствием поражения смежных перегородок и долек подкожной ткани. Поскольку зрелые повреждения узловатой эритемы гистопатологически характеризуются гранулематозной составляющей, также необходимо рассмотреть подкожный саркоидоз (рис. 22). Однако, при подкожном саркоидозе, гранулематозная составляющая чаще преобладает в жировых дольках, чем в перегородках (рис. 23) и перегородки не имеют фиброза и утолщения, обычно замеченных в зрелых повреждениях узловатой эритемы [157]. Лепрозная узловатая эритема - не совсем корректный термин, описывающий сложный иммунный процесс, поражающий дерму у пациентов с лепроматозной лепрой. Этот термин может вводить в заблуждение, поскольку лепрозная узловатая эритема может легко быть перепутана с истинной узловатой эритемой. В большинстве случаев, этот процесс развивается, когда терапия приводит к массовой гибели Mycobacterium leprae и повреждения развиваются не только как узелки, но также как некротические, угреподобные или геморрагические повреждения [159]. Лицо, которое редко поражается при истинной узловатой эритеме, часто является местоположением для лепрозной узловатой эритемы [159]. В сомнительных случаях, биопсия позволяет легко различить эти два состяния. Лепрозная узловатая эритема - процесс, поражаюший дерму и когда простирается на подкожный жир, всегда повреждает мелкие кровеносные сосуды жировых долек, с фибриноидным некрозом их стенки и уменьшением просвета. Специальное окрашивание демонстрирует многочисленный мертвые кислотоупорные организмы [160]. Напротив, биопсия при узловатой эритеме, демонстрирует септальный панникулит без васкулита. Плантарная узловатая эритема должна быть дифференцирована от так называемой травматической плантарной крапивницы, которая состоит из болезненных эритематозных узелков, которые развиваются на подошвах у детей после физической активности [161]. Некоторые авторы полагают, что плантарная узловатая эритема и травматическая плантарная крапивница у детей - скорее одно и то же состояние, чем два различных процесса, хотя повреждения при травматической плантарной крапивнице регрессируют в течение нескольких часов или дней. Кроме того, гистопатологическое исследование продемонстрировало периваскулярные воспалительные инфильтраты, состоящие из нейтрофилов и лимфоцитов в папиллярной и ретикулярной дерме [161]. Однако, при биопсии повреждений при травматической плантарной крапивнице не было обнаружено повреждений подкожного жира во всех случаях, поэтому диагноз плантарной узловатой эритемы не может быть исключен [161, 162]. Пальмоплантарная узловатая эритема у детей должна также быть дифференцирована от идиопатического пальмоплантарного нейтрофильного экзокринного гидраденита, который также характеризуется болезненными эритематозными узелками, поражающими ладони и подошвы у детей, которые появляются после физической активности [163-170]. Гистопатологический дифференциальный диагноз между идиопатическим пальмоплантарным нейтофильным гидраденитом и узловатой эритемой не вызывает трудностей, поскольку при первом состоянии нейтрофильные инфильтраты находятся в более глубоком слое дермы, принимая во внимание, что при ранней узловатой эритеме, нейтрофилы воспалительного инфильтрата расположены между пучками коллагена и перегородоками подкожной ткани. При кожной B-клеточной лимфоме могут развиваться эритематозные болезненные узелки на нижних конечностях, клинически походящие на узловатую эритему (рис. 24) [171, 172]. Однако гистопатологическое исследование показывает атипичные лимфоциты с гиперхромными ядрами, поражающие перегородки и жировые дольки (рис. 25) или просвет кровеносных сосудов подкожного жира в случаях внутрисосудистой B-клетчной подкожной лимфомы [171, 172]. Прогноз Большинство случаев узловатой эритемы спонтанно регрессируют через 3-4 недели. Более серьезные случаи разрешаются приблизительно в течение 6 недель. Рецидивы редки, но они происходят более часто у пациентов с идиопатической узловатой эритемой и узловатой эритемой, связанной со стрептококковыми или не стрептококковыми инфекциями верхнего респираторного тракта [10]. У пожилых пациентов, особенно с серьезной венозной недостаточностью и гравитационным отеком нижних конечностей, острый эпизод узловатой эритемы может сопровождаться персистирующим эритематозным опуханием голеностопных суставов (рис. 26). Осложнения узловатой эритемы редки. У одиного пациента, в течение острого эпизода узловатой эритемы развился ретробульбарный неврит, у другого пациента с хроническим гепатитом C, развитиие узловатой эритемы с сопутствующей мультиформенной эритемой и плоским красным лишаем, совпало с реактивацией вирусного ответа [173, 174]. Лечение Лечение узловатой эритемы должно быть направлено на основное состояние, если оно идентифицировано. Обычно, узловатая эритема регрессирует спонтанно в течение нескольких недель и постельный режим часто является достаточным. Аспирин, нестероидные противовоспалительные средства, оксифенбутазон в дозировке 400 милиграмм в день, индометацин в дозировке от 100 до 150 милиграмм в день или напроксен в дозировке 500 милиграмм в день, помогают обеспечить аналгезию и разрешение синдрома [175, 176, 177]. Если повреждения сохраняются в течение более продолжительного периода, сообщалось, что были полезными йодид калия в дозировке от 400 до 900 милиграмм ежедневно или насыщенный раствор йодида калия, от 2 до 10 капель в воде или апельсиновом соке, три раза в день [178, 179, 180]. Механизм действия йодида калия при узловатой эритеме неизвестен, но теоретически, он может быть связан с производством гепарина тучными клетками. Гепарин подавляет аллергические реакции задержаннго типа. Наблюдаемый у некоторых пациентов с узловатой эритемой ответ на мазь, содержащую гепарин, поддерживает этот механизм действия [181]. С другой стороны, йодид калия также ингибирует хемотаксис нейтрофилов [182]. Иодид калия является противопоказанием при беременности, так как может приводить к развитию зоба у плода. Был описан серьезный гипотиреоз у пациентов с узловатой эритемой, вторичный к лечению йодидом калия [183]. Системные кортикостероиды редко бывают показаны при узловатой эритеме, прежде, чем их назначить, надо исключить наличие основного инфекционного заболевания. Ппреднизон в дозировке 40 милиграмм в день приводит к разрешению узелков через несколько дней. Введение триамцинолона в центр узелков в дозировке 5 mg/ml также может приводить к разрешению повреждений. Некоторые пациенты отвечают на лечение колхицином в дозировке от 0.6 до 1.2 милиграмма два раза в день. Сообщалось, что при узловатой эритеме был полезен гидроксихлорохин, 200 милиграмм два раза в день [184, 185, 186].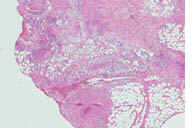
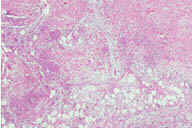
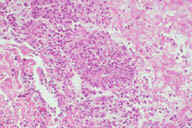
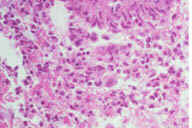
Рис. 10. Гистопатологические особенности ранних повреждений при узловатой эритеме. A: утолщение перегородок с воспалительным инфильтратом. B: иногда, в ранних повреждениях воспалительный инфильтрат может быть более очевидным в жировых дольках, чем в перегородках, потому что воспалительные клетки простираются на периферию жировых долек между отдельными жировыми клетками в виде ''шнура'' и процесс преобладающе имеет вид долькового панникулита. C: однако, в отличие от истинного долькового панникулита, некроз адипоцитов не наблюдается, несмотря на интенсивную инфильтрацию нейтрофилами. D: при более высоком увеличении наблюдается большое число нейтрофилов. Обратите внимание на начало формирования радиальной гранулемы Мишера в верхней части рисунка. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400. 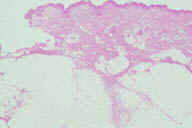
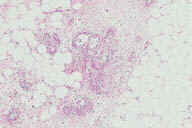
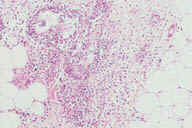
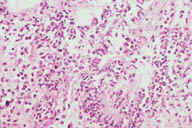
Рис. 11. Гистопатологические особенности полностью сформированного повреждения при узловатой эритеме. A: редкие воспалительные инфильтраты, поражающие главным образом перегородки. B: многочисленные радиальные гранулемы Мишера, поражающие перегородки. C: более высокое увеличение показывает характерные особенности радиальной гранулемы Мишера: маленькие гистиоциты вокруг центральных областей переменной формы. D: еще более высокое увеличение демонстрирует ''частокол'' гистиоцитов вокруг центральных областей. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400. 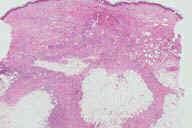
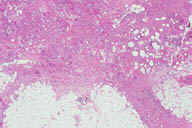
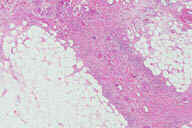
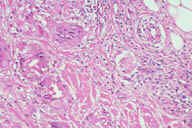
Рис. 12. Гистопатологические особенности поздних повреждений при узловатой эритеме. A: утолщенные перегородки. B: более высокое увеличение показывает воспалительные инфильтраты, поражающие главным образом перегородки. C: еще более высокое увеличение демонстрирует большое число многоядерных гигантских клеток в перегородках. D: многие из многоядерных гигантских клеток содержат в цитоплазме область, напоминающую центральную область радиальной гранулемы Мишера. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400. 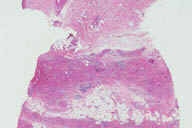
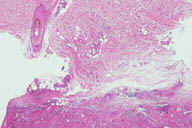
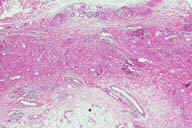
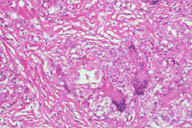
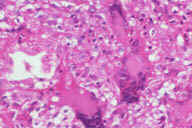
Рис. 13. Гистопатологические особенности поздних повреждений при узловатой эритеме у пациента с болезнью Крона. A: утолщенные перегородки с воспалительными инфильтратами. B: более высокое увеличение показывает утолщенные перегородки с воспалительными инфильтратами и небольшие жировые дольки. C: еще более высокое увеличение показывает, что утолщенные перегородки содержат большое число кровеносных сосудов и воспалительных инфильтратов. D: еще более высокое увеличение демонстрирует большое число многоядерных гигантских клеток в перегородках. E: еще более высокое увеличение показывает многоядерные гигантские клетки, окружающие центральные области. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400, E x600. 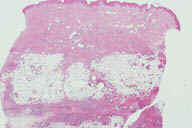
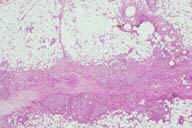
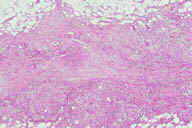
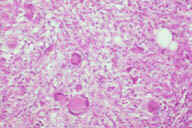
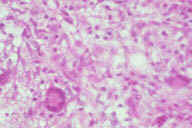
Рис. 14. Гистопатологические особенности поздних повреждений при узловатой эритеме у другого пациента с болезнью Крона. A: утолщенные перегородки с воспалительным инфильтратом. B: более высокое увеличение показывает утолщенные перегородки с воспалительным инфильтратом, который простирается на периферию жировой дольки. C: еще более высокое увеличение показывает гранулематозный характер воспалительного инфильтрата перегородок. D: еще более высокое увеличение демонстрирует большое число многоядерных гигантских клеток в гранулематозном инфильтрате перегородок. E: крупный план многоядерных гигантских клеток. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400, E x600. 
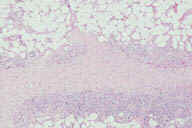
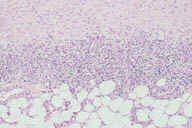
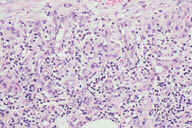
Рис. 15. Гистопатологические особенности повреждения при узловатой эритеме в стадии разрешения. A: утолщенные перегородки с воспалительным инфильтратом на внутренней поверхности между перегородками соединительной ткани и жировыми дольками. B: более высокое увеличение показывает утолщенные перегородки с воспалительным инфильтратом, который простирается на периферию жировой дольки. C: еще более высокое увеличние показывает, что воспалительный инфильтрат состоит из грануляций. D: еще более высокое увеличение демонстрирует большое число капилляров и воспалительных инфильтратов на внутренней поверхности между перегородками и жировыми дольками. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400. Критерий Узловатая эритема Индуративная эритема Базена Местоположение Голени Бедра Образование язв Никогда Часто Заживление ''Ad integrum'' (полное) Со шрамами Курс Острый Хронический Панникулит Главным образом септальный Главным образом дольковый 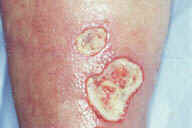
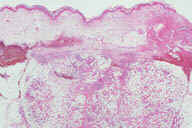
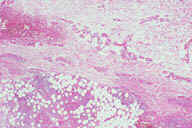
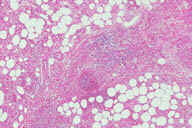
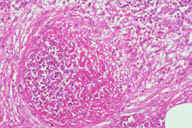
Рис. 16. Индуративная эритема Базена на задней поверхности ноги взрослой женщины с эритроцианозом и язвенными повреждениями. Рис. 17. Гистопатологические особенностий индуративной эритемы Базена. A: дольковый панникулит. B: более высокое увеличение показывает утолщенные перегородки, но воспалительный инфильтрат поражает главным образом жировые дольки. C: еще более высокое увеличение показывает воспалительный инфильтрат в жировых дольках и поражение кровеносных сосудов в утолщенных перегородках. D: еще более высокое увеличние демонстрирует, что воспалительный инфильтрат поражает стенку сосуда и облитерирует просвет. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400. 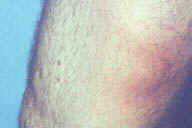
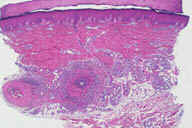
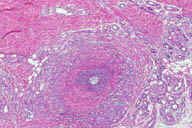
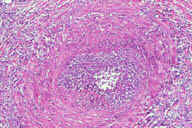
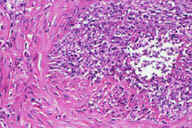
Рис. 18. Поверхностный тромбофлебит. Эритематозные узелки расположены линейно, с утолщением подкожного слоя вдоль вовлеченной вены. Рис. 19. Гистопатологические особенности поверхностного тромбофлебита. A: тромбоз большого кровеносного сосуда в пределах утолщенных перегородок. B: более высокое увеличение показывает воспалительный инфильтрат вблизи крупного кровеносного сосуда в утолщенной перегородке. C: еще более высокое увеличение показывает несколько мышечных пучков в стенке пораженного сосуда. D: еще более высокое увеличение демонстрирует воспалительный инфильтрат, поражающий мышечные слои вены и облитерацию ее просвета. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400 A x20, B x40, C x200, D x400). 

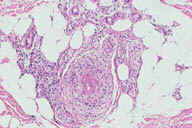
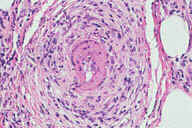
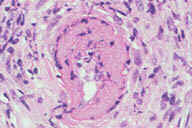
Рис. 20. При кожном узловом полиартериите на голенях развиваются болезненные эритематозные узелки, часто с образованием язв. Повреждения часто сопровождаются ''мраморной кожей'' (ретикулярное ливедо). Рис. 21. Гистопатологические особенности кожного узлового полиартериита. A: редкие воспалительные инфильтраты в подкожном слое. B: более высокое увеличение показывает воспалительные инфильтраты сосредоточенные в кровеносных сосудах. C: еще более высокое увеличение показывает эозинофильное кольцо фибриноидного некроза в интиме пораженного кровеносного сосуда. D: еще более высокое увеличение эозинофильного кольца фибриноидного некроза. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x400. 
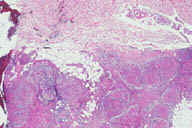
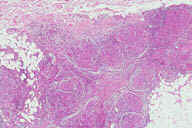
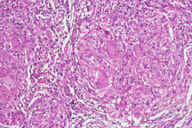
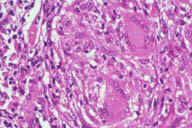
Рис. 22. Подкожный саркоидоз. Эритематозный узелок на предплечье у пациента с саркоидозом легкого. Рис. 23. Гистопатологических особенности подкожного саркоидоза. A: поражение жировых долек. Обратите внимание на утоньшение дермы. B: Более высокое увеличение демонстрирует гранулематозный характер воспалительного инфильтрата. C: еще более высокое увелиичение показывает, что каждая группа воспалительных клеток состоит из небольших неказеозных гранулем. D: еще более высокое увеличение демонстрирует присутствие многоядерных гигантских клеток в неказеозной гранулеме. Окрашивание эозином/гематоксилином; увеличение: A x40, B x80, C x200, D x400. 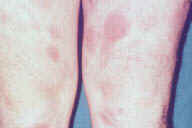
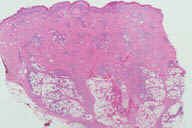
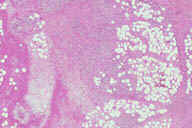
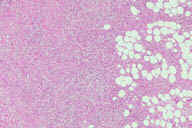
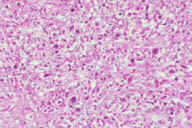
Рис. 24. Подкожная лимфома может походить на узловатую эритему. Эритематозные болезненные узелки на нижних конечностях. Рис. 25. Гистопатологические особенности подкожной лимфомы. A: поражение перегородок и жировых долек. B: более высокое увеличение показывает инфильтрат, поражающий жировые дольки и утолщенные перегородки. C: еще более высокое увеличение демонстрирует клеточный инфильтрат, простирающийся из перегородки на периферию жировых долек между жировыми клетками, имеющего вид ''шнура''. D: еще более высокое увеличение демонстрирует атипичные лимфоциты с плеоморфными и гиперхромными ядрами. E: еще более высокое увеличение показывает, что это не воспалительные, а опухолевые лимфоциты. Окрашивание эозином/гематоксилином; увеличение: A x20, B x40, C x200, D x300, E x400. 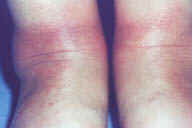
Рис. 26. У пожилых пациентов, особенно с серьезной венозной недостаточностью и гравитационным отеком нижних конечностей, острый эпизод узловатой эритемы может сопровождаться персистирующим эритематозным опуханием голеностопных суставов.