 |  | 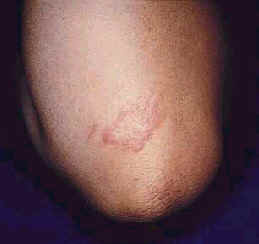 |
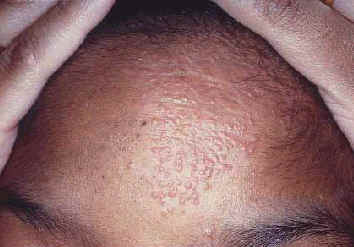
| Рис. 1. Макулопапулярный саркоидоз. | Рис. 2. Узловой саркоидоз. | Рис. 4. Бессимптомный саркоидоз старого шрама. |
Эта статья из серии ''Continuing medical education'' предназначена для более глубокого знакомства дерматологов с саркоидозом. Вопросы этиологии, патогенеза, диагностики, лечения, особенностей течения болезни в разных возрастных группах в статье обсуждаются тезисно и гораздо подробнее изложены в других материалах сайта. Поэтому, в переводе они опущены.Однако, вопросы кожного саркоидоза в этой статье представляют значительный интерес.
J Am Acad Dermatol 2001;44:725-43.
Кожный саркоидоз
Joseph C. English III, MD, Purvisha J. Patel, BA, and Kenneth E. Greer, MD
From the Department of Dermatology, University of Virginia.
Введение
Саркоидоз - системная гранулематозная болезнь неизвестного происхождения. Кожные проявления саркоидоза часто позволяют дерматологу быть первым врачом, который устанавливает диагноз. В этой статье рассматриваются основные факты относительно патофизиологии и клинических полиморфизмов саркоидоза, а также системная оценка и методы лечения кожного саркоидоза.
Кожные проявления
В среднем, 25 % пациентов с саркоидозом имеют поражение кожи, которое может происходить в любой стадии болезни. Однако, наиболее часто поражение кожи происходит в начале болезни (13,54,55). В целом, кожные повреждения не имеют прогностического значения не демонстрируют корреляции со степенью системной болезни и не связаны с более серьезной формой саркоидоза (55-57). Исключением является узловатая эритема, которая имеет хороший прогноз и связана со спонтанным разрешением саркоидоза (58-60). Однако, Olive и Kataria (61) в обзоре 329 пациентов с саркоидозом показали, что кожные повреждения, иные чем узловатая эритема, более вероятно связаны с лимфаденопатией и гепатоспленомегалией, чем у пациентов с саркоидозом без болезни кожи. Часто, дерматолог первым рассматривает возможность диагноза саркоидоз из-за кожных проявлений болезни. Любое гранулематозное повреждение кожи без очевидного диагноза, является показанием для поиска системного саркоидоза (55,56). Хронические кожные саркоидные повреждения имеют тенденцию быть бессимптомными (62).
Кожные повреждения при саркоидозе классифицируются как специфический и неспецифические. Специфические повреждения содержат гранулемы; неспецифические повреждения являются реактивными процессами (63). Специфические повреждений кожи при саркоидозе включают макулопапулярные сыпи, узелки, бляшки, подкожные узелки, инфильтация шрамов и озноблённую волчанку (54,56,64,65).
Макулопапулярные повреждения - наиболее частое проявление кожного саркоидоза (Рис. 1) (56,64,66). Они представляют собой красно-коричневые или фиолетовые папулы размером менее 1 см (56). Обычно они располагаются на лице, губах, задней части шеи, нижней части спины, на конечностях и редко в полости рта (в этом случае саркоидоз часто путают с болезнью Фордайса) (54,56,64,67). Макулопапулярные сыпи могут быть связаны с острой формой саркоидоза с одновременным увеличением околоушных желез, поражением глаз, лимфатических узлов или легких (56,57). Повреждения имеют характерный цвет ''яблочного желе'' при диаскопии, но этот признак не является специфическим для саркоидоза (68). Узловые повреждения более часто развиваются на туловище или конечностях, но также могут быть обнаружены на лице (Рис. 2) (65).
Кожные бляшки - круглые или овальные красно-коричневые повреждения с индурацией, которые обычно приподняты над поверхностью кожи и развиваются на лице, волосистой части головы, спине, плечах, руках и ягодицах (56,64). Кольцевые бляшки могут развиваться в области лба и вести к рубцеванию и алопеции (69). Бляшки на голове и шее часто развиваются при хроническим саркоидозе (56,70). Подкожные узелки - безболезненные, твердые, подвижные образования размером от 0.5 до 2 см без поражения эпидермиса (56,64,70). Сообщалось о числе узелков от 1 до 100; наиболее часто узелки появляются позднее в течение болезни (56,70). Их развитие может быть связано поражением легких, печени и селезенки (70).
Старые шрамы, которые были бессимптомными в течение многих лет, при саркоидозе могут изменить цвет на красный или фиолетовый и сопровождаться индурацией (Рис. 4) (56,64,71). Саркоидоз шрама может развиваться рано, до начала легочной болезни или происходить при хронической болезни (56,72). У пациентов с саркоидозом в ремиссии, изменение цвета шрамов может указывать на возможную реактивацию саркоидоза (71). Патогенез инфильтративного саркоидоза шрама неизвестнен (71).
 |  |  |
| Рис. 1. Макулопапулярный саркоидоз. | Рис. 2. Узловой саркоидоз. | Рис. 4. Бессимптомный саркоидоз старого шрама. |
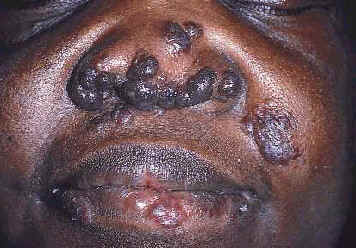
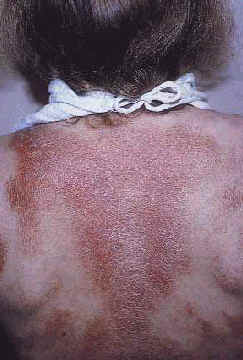
Озноблённая волчанка - наиболее характерное повреждение кожи при саркоидозе (54,56), наиболее часто происходит у афро-американских женщин и является признаком фиброзной болезни (62,73). Озноблённая волчанка представляет собой безболезненные, твердые, красно-коричневые или фиолетовые, блестящие изменения кожи на носе, губах, щеках, и ушах (Рис. 5) (54,62,64). Повреждения при озноблённой волчанке могут приводить к серьезным косметическим проблемам (12). Озноблённая волчанка часто сосуществует с хроническим фиброзным саркоидозом верхнего респираторного тракта с фарингеальной и ларингеальной болезнью, легочным фиброзом, хроническим увеитом, поражением структур носа и костными кистами (56,57,62,73).
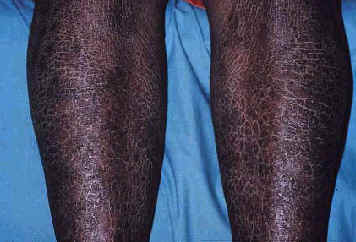
Сообщалось, что множественные кожные гранулематозные повреждения, в некоторой степени могут походить на сифилис с его разносторонними проявлениями (Рис. 6). Приобретенный ихтиоз - редкое кожное проявление саркоидоза (Рис. 7) (65,74). Дифференциальный диагноз включает саркоидоз, лимфому, злокачественные новообразования, ВИЧ, микобактериальную инфекцию, ятрогенный коллагеноз, недоедание и болезнь паращитовидной / щитовидной железы (74).
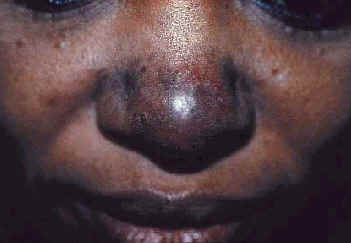 |  |  |
| Рис. 5. Озноблённая волчанка. | Рис. 6. Атипичный эритематозный эксфолиативный саркоидоз. | Рис. 7. Ихтиозиформный саркоидоз. |
Сообщалось о некоторых редких атипичных специфических проявлениях кожного саркоидоза - язвенный саркоидоз (75), псориазиформный саркоидоз (75), гипопигментация (76,77), нечёткая (faint) эритема (78), бородавки (75), ихтиозиформный саркоидоз (74,79), фолликулит (80) лихеноидные повреждения (81), сыпи (81), эритродермические повреждения (79,80), рубцовая алопеция (Рис. 8) (69), увечья (75,82), эритематозные бляшки на ладонях и ступнях (80), односторонний отек нижних конечностей (83), узловые повреждения кончиков пальцев (84), саркоидоз полового члена (Рис. 9) (85), гранулематозный хейлит (67), узелки волосистой части головы (86), кольцевидная центробежная эритема (87), кольцевидный эластолиз (88), ладонная эритема (89), розацеа-подобный синдром (90), саркоидоз вульвы (91), морфеаформный саркоидоз (63), папулы, вызыванные воздействием света (64), ангиолюпоид (92), перфорация (93), повреждения подобные красной волчанке (12) и повреждения в виде углублений (66).
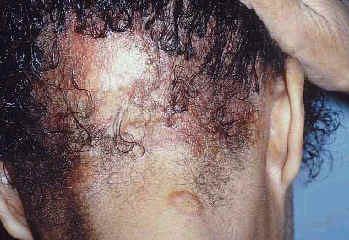 | 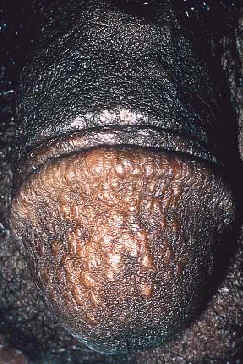 |
| Рис. 8. Рубцовая алопеция. | Рис. 9. Саркоидоз полового члена. |
Неспецифическим повреждением, которое рассматривается как признак острого, доброкачественного саркоидоза является узловатая эритема (Рис. 10) (56,59). Узловатую эритему с двусторонней внутригрудной лимфаденопатией, полиартритом, лихорадкой и иритом называют синдромом Лёфгрена (94,95). Neville, Walker и James (60) изучили 251 случай саркоидоза с узловатой эритемой. 83 % пациентов имели ремиссию саркоидоза через 2 года, принимая во внимание что 16 % пациентов через 2 года все еще имели активную болезнь. Mana, Salazar и Manresa (58) в мультивариантном анализе 209 пациентов в течение 14-летнего периода показали, что отсутствие узловатой эритемы является риском персистирующей активности саркоидоза. Другие неспецифические изменения, отмеченные при саркоидозе включают кальцинозы, пруриго и мультиформную эритему (64). Неспецифические и специфические изменения ногтей, которые происходят при саркоидозе, включают утолщение концевых фаланг пальцев, (64) дистрофию костей с и без костных кист (96,97) подногтевой гиперкератоз (96,98) и онихолиз (Рис. 11) (99).
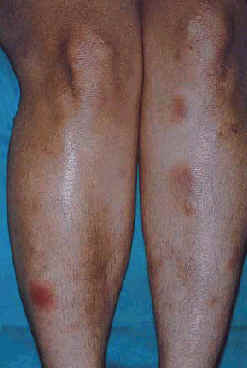 | 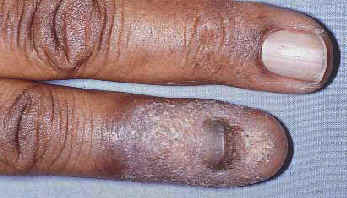 | 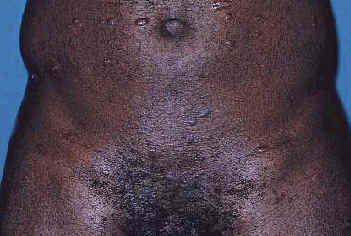 |
| Рис. 10. Узловатая эритема. Реактивная форма саркоидоза. | Рис. 11. Саркоидоз пальца и ногтя. | Рис. 13. Паховая лимфаденопатия и узловой саркоидоз. |
Лечение
Местная терапии для лечения ограниченного кожного саркоидоза включает сильнодействующие местные кортикостероиды (235), местные стероиды с обтурирующей повязкой (236), фонофорез с 5 % гидрокортизоном в составе гидрофильной мази (237), введение триамцинолона внутрь повреждений (5-10 mg/mL один раз в месяц) (238), введение хлорохина внутрь повреждений (50 mg/mL один раз в месяц) (239) и углекислотный или импульсный лазер для лечения озноблённой волчанки (240-243). Сообщалось об использовании дермабразии (абразивное удаление дефектов кожи), хирургическом иссечения повреждений с пересадкой кожи при язвенном саркоидозе и восстановительной хирургии при озноблённой волчанке (244,245).
Системная терапия для лечения кожного саркоидоза может использоваться для больших уродующих повреждений, при генерализованной болезни или для повреждений, которые были резистентны к местной терапии. Терапии, которые успешно использовались для лечения кожного саркоидоза, включают преднизон (9,75,246) гидроксихлорохин (247), хлорохин (248), метотрексат (246,249-251), аллопуринол (252-254), талидомид (255-258), изотретиноин (259-260), PUVA (фотохемотерапия, псорален + ультрафиолет) (246,261), траниласт (262), мелатонин (263) и проспидин (264). Использование других цитотоксических средств, азатиоприна и циклофосфамида, при кожном саркоидозе в литературе упоминается редко (3).
Хотя точный механизм действия кортикостероидов при саркоидозе неизвестен, Milburn с коллегами (265) сообщили, что при легочном саркоидозе кортикостероиды восстанавливают местный баланс производства Th1 и Th2 цитокинов. Для лечения системного саркоидоза предлагается дозировка преднизона 1 милиграмм / кг в день в течение 4-6 недель с дальнейшим медленным снижением в течение 2-3 месяцев (9). Albertini, Tyler Miller (75) рассмотрели истории болезни 16 пациентов, леченных преднизоном с дозировкой до 80 милиграмм в день с постепенным снижением дозировки. 12 пациентов имели разрешение кожных повреждений, 4 пациента имели рецидивы после того, как дозировка преднизона была снижена. Russo и Millikan (238) сообщили о выгоде терапии 30 милиграммами преднизона через день. Эффективность гидроксихлорохина при лечении по ежедневной схеме или через день с дозировкой от 200 до 400 милиграмм, составила от 30 до 50 % (3,238,247). Jones и Callen (247) сообщили, что 12 из 17 пациентов имели регресс кожных повреждений в течение 4-12 недель при лечении гидроксихлорохином с дозировкой от 2 до 3 милиграмм / кг в день. Для лечения кожного саркоидоза Zic с коллегами (248) рекомендуют начальный 14-дневный курс хлорохина (500 милиграмм) с дальнейшем снижением дозировки до 250 милиграмм в день.
Метотрексат все чаще используется для лечения хронического саркоидоза, как кожного, так и легочного (246,249-251). Хотя метотрексат - мощное иммуносупрессивное средство, механизм его действия при саркоидозе неясен (3). Обычная дозировка метотрексата составляет 15 милиграмм в неделю, принимаемая за 3 раза через 12-часовые интервалы (238). Webster с коллегами (249) описали 3 пациентов с рефрактерным саркоидозом, у которых разрешение кожных произошло в течение 9-11 месяцев при лечении метотрексатом с дозировкой 15 милиграмм в неделю. Baughman и Lower (234) в течение 2 лет наблюдали 17 пациентов с кожным саркоидозом, принимающих метотрексат; у 94 % пациентов было отмечено улучшение.
Аллопуринол с дозировкой от 100 до 300 милиграмм в день в течение нескольких месяцев был эффективен при лечении кожного саркоидоза (238,252,253). Brechtel с коллегами (253) сообщили, что лечение аллопуринолом с дозировкой 300 милиграмм в день в течение 4 недель привело к разрешению диссеминированного кожного саркоидоза, который был резистентен к хлорохину. Pfau с коллегами (252) сообщили, что саркоидоз шрама ответил на монотерапию аллопуринолом с дозировкой 300 милиграмм в день в течение 4-7 месяцев. Voelter-Mahlknecht (254) проводил лечение подкожного саркоидоза с повреждениями кости аллопуринолом с дозировкой 600 милиграмм в день; однако, через 6 месяцеы было начато лечение системными стероидами из-за прогресса болезни. Механизм действия аллопуринола при саркоидозе неизвестен.
Низкие дозы талидомида были эффективными при лечении кожного саркоидоза (255-258). Было показано, что талидомид имеет ингибирующее действие на производство TNF-alpha (266). Лечение талидомидом с дозировкой 200 милиграмм в день в течение 2 недель с постепенным снижением до 100 милиграмм в день в течение 11 недель и затем до 100 милиграмм через день, было эффективным у двух пациентах с саркоидозом, резистентным к кортикостероидам (257). Rousseau с коллегами (255) использовали талидомид для лечения пациента, чья болезнь не ответила на введение стероидов внутрь повреждений, PUVA, гидроксихлорохин, оральные стероиды и изотретиноин. При лечении талидомидом в течение 1 года было достигнуто значительное улучшение кожных повреждений. Lee и Koblenzer (258) сообщили об улучшении кожного саркоидоза с пораженеим кожи лица при лечении талидомидом (300 милиграмм в день) в течение 4 месяцев.
Veien (246) и Patterson а также Fitzwater (261) сообщили о успешном использовании PUVA при эритродермическом саркоидозе и гипопигментированных повреждениях, соответственно. Georgiou (259) описал пациента с кожным саркоидозом, который имел полную ремиссию при лечении изотретиноином с дозировкой 1 милиграмм / кг в день в течение 8 месяцев без рецидива или развития висцеральной болезни при наблюдении в течение 15 месяцев. Waldinger с коллегами (260) сообщили, что лечение изотретиноином в течение 3 месяцев было эффективным у пациента с кожным саркоидозом.
Cagnoni с коллегами (263) сообщили об использовании мелатонина с дозировкой 50 милиграмм в день для лечения пациента с легочным и кожным саркоидозом с разрешением кожных повреждений в течение нескольких месяцев с улучшением легочной функции. Yamada (262) сообщил о лечении двух пациентов траниластом с разрешением кожных повреждений через 3 месяца. Траниласт - противоантиаллерическое лекарственное средство, используемое для лечения крапивницы или атопии, которая имеет антифиброзные свойства, но не разрешено к применению в США (262). В России, Samstov (264) сообщил о использовании проспидина (противоопухолевый препарат с цитостатическими свойствами) в сочетании с кортикостероидами при системном саркоидозе с инволюцией повреждений кожи.
Когда эта статья была принята к публикации, Bachelez с коллегами сообщили о результатах лечения кожного саркоидоза миноциклином в открытом нерандомизированном исследовании. У 12 пациентов с кожным саркоидозом проводилось лечение миноциклином с дозировкой 200 милиграмм в день в течение 12 месяцев. 8 пациентов имели полную ремиссию кожных повреждений. Побочные эффекты были минимальными. (Bachelez H, Senet P, Cadranel J, Kaoukhov, Dubertret L. Использование тетрациклинов для лечения саркоидоза. Arh Dermatol 2001; 137:69-73).