Singapore Med J 2007;48(6),168-170
Внелегочный саркоидоз: необычная причина эпифоры
Liza Sharmini AT, MBBS, Med, Ramli N, D, Med
Department of Ophthalmology, School of Medical Sciences, Health Campus, Universiti Sains Malaysia, Kubang Kerian, Malaysia
Реферат
Саркоидоз - мультисистемная гранулематозная болезнь неизвестной этиологии. Хотя внелегочный саркоидоз не является редким событием, о поражении слезного мешка собщается крайне редко. Мы представляем случай саркоидоза с поражением слезного мешка и эпифорой у 42-летней женщины из Малайзии. Было проведено лечение стероидами и дакриоцисториностомия. Не имелось никаких свидетельств системной болезни. Предполагается, при таком необычном проявлении саркоидоза, поиск болезни должен проводиться в других органах, включая легкие, даже в отсутствии респираторных жалоб.
Введение
Саркоидоз - хроническая мультисистемная гранулематозная болезнь неизвестной этиологии (1). Поражение глаз при саркоидозе происходит у 25-60% пациентов с системным саркоидозом. Однако, поражение глаз может быть начальным проявлениим саркоидоза, что заставляет вести поиск системной болезни (2). Саркоидоз глаз может проявляться разнообразными симптами и может быть связан с хроническим, прогрессирующим внутриглазным воспалением, ведущим к ухудшению зрения (2). Наиболее обычными проявлениями саркоидоза глаз являются увеит и конъюнктивальные узелки (2). Поражение слезного мешка при саркоидозе происходит крайне редко, в литературе сообщалось менее чем о 30 подобных случаев (5-8). Мы представляем случай саркоидоза с поражением слезного мешка и эпифорой у 42-летней женщины из Малайзии.
История болезни
42-летня женщина из Малайзии обратилась в нашу клинику с левосторонней эпифорой в течение 2 месяцев, без признаков, суггестивных для рекуррентного дакриоцистита. Она также жаловалась на прогрессирующую эверсию левого нижнего века. На левом веке также имелись небольшие узелки, число которых увеличивалось без признаков воспаления. Пациент предположил, что присутствие узелков было причиной эпифоры и требовал хирургического удаления узелков. Пациент не сообщил о травме глаза или аллергии. В медицинской истории не имелось респираторных болезней. В течение прошлого года пациент проходил лечение по поводу ишемической болезни сердца и гиперхолестеринемии.
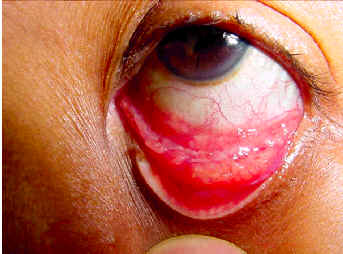
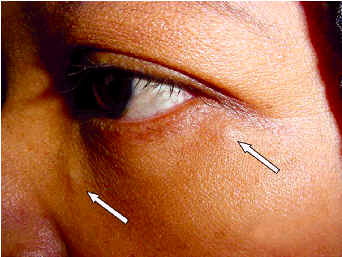
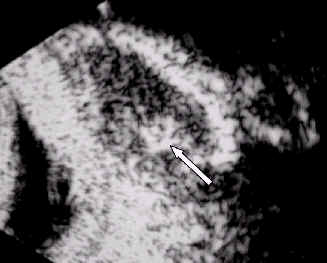
Острота зрения была 6/6 в обоих глазах. Имелись множественные узловые повреждения в левом нижнем своде конъюнктивы, без признаков воспаления, которые вызывали умеренный эктропион (рис. 1). Несколько крупных, пальпируемых кожных узелков были отмечены вокруг левого нижнего века (рис. 2). Не имелось никаких признаков переднего или заднего увеита. Экспертиза глазного дна не показала патологии. После проведения системной экспертизы, не имелось никаких свидетельств системного саркоидоза. Функция легкого было нормальной. При спринцевании левого носослезного протока жидкость не смогла достигнуть ноздри, предполагая полную обструкцию протока. Ультраэхография слезного мешка показала утолщенные стенки, слизистое содержимое и ''плавающий'' узелок внутри мешка (рис. 3). Компьютерная томография глазницы не показала интраорбитальной массы или поражения слезной железы. Уровень АПФ и уровень кальция в моче и сыворотке не были увеличены. Реакция Манту и реакция оседания эритроцитов были в пределах нормы. На рентгенограмме не имелось внутригрудной лимфаденопатии или интерстициальных повреждений. Однако, эксцизионная конъюнктивальная биопсия показала неказеозные гранулемы с многоядерными гигантскими клетками, суггестивными для саркоидоза. Окрашивание для поиска кислотостоупорных организмов было отрицательным.
 |  |  |
| Рис.1. Палпебральные гранулемы конъюнктивы | Рис 2. Кожные узелки на веке | Рис 3. Ультраэхография слезного мешка показала утолщенные стенки, слизистое содержимое и узелок внутри мешка (показано стрелкой). |
Было начато лечение преднизолоном с постепенным снижением дозровки в течение трех месяцев. Хотя конъюнктивальные гранулемы быстро регрессировали и эктропион улучшился, эпифора сохранилась. После окончания стероидной терапии была выполнена левосторонняя дакриоцисториностомия с установкой стента. При операции были обнаружены утолщенные стенки слезного мешка и два узелка. Биопсия узелка показала хроническое гранулематозное воспаление, совместимое с саркоидозом. Стент был удален через 6 месяцев после операции. В течение 24 месяцев пациент оставался бессимптомным с минимальными остаточными повреждениями конъюнктивы.
Обсуждение
Саркоидоз, поражающий слезный мешок может проявляться эпифорой без признаков, предлагающих опухоль слезного мешка. Саркоидоз также может проявляться как рекуррентный дакриоцистит и диагноз может быть установлен только при гистологической экспертизе ткани, полученной при хирургическом вмешательстве (5-7). В предыдущих сообщениях не сообщалось об одновременном или последующем развитии гранулематозного увеита при саркоидозе слезного мешка, кроме одного случая, сообщенного Harris (7).
Ультраэхография , которая является атравматичным и относительно недорогим методом, позволила обнаружить присутствие ''плавающих'' узелков в слезном мешке. Это усилило наши подозрения, что поражение слезного мешка могло произойти вследствие саркоидоза. Несмотря на отсутствие возможности проведения сцинтиграфии с галлием 67, мы полагаем, что полученное нами тканевое подтверждение вместе с совместимой клинической картиной - адекватное доказательство саркоидоза.
Для лечения обструкции носослезного протока обычно используется эндоскопическая или открытая дакриоцисториностомия. Сообщалось, что открытая дакриоцисториностомия более предпочтительна из-за более высокого процента успешных операций, особенно в случаях с высоким риском рекуррентной обструкции носослезного протока, например саркоидоза. (9). Chapman (5) рекомендовал риностомию большего, чем стандартный, объема и размещение стента, чтобы увеличить раскрытость носослезного протока (5). Предлагалось послеоперационная инстилляция капель, содержащих кортикостероиды. Мы достигли удовлетворительных результатов используя только риностомию стандартного объема и установку стента, без дополнительного послеоперационного лечения стероидами. Мы предполагаем, что такой результат был достигнут из-за отсутствия системного саркоидоза. На результат также могли повлиять расовые факторы.
Саркоидные повреждения глаз могут быть изолированными, без радиологических и даже лабораторных свидетельств наличия системной болезни. В таких случаях необходим высокий индекс подозрительности и обширные исследования, чтобы исключить альтернативные диагнозы и установить правильную причину данного состояния.