Перевод А. Белоусов, sarcoidosis@yandex.ru
Глава 15
Редкие проявления саркоидоза
D.R. Moller
Correspondence: D.R. Moller, Division of Pulmonary and Critical Care Medicine, Dept of Medicine, The Johns Hopkins University, 5501 Hopkins Bayview Circle, Rm. 4B63, Baltimore, MD 21224, USA. E-mail: dmoller@jhmi.edu
Саркоидоз может быть связан с гранулематозным воспалением в любой органе, обычно более чем в одном [1]. Редкие проявления саркоидоза включают необычный паттерн поражения органов или гранулематозное воспаление, которое развилось в необычном для саркоидоза регионе. В других редких случаях, саркоидоз связан со второй болезнью. Хотя частота редких проявлений является низкой, взятые вместе, они вносят существенный вклад в заболеваемость и летальность, связанные с саркоидозом [1, 2]. Учитывая разнообразность проявлений саркоидоза и потенциальную возможность поражения любой ткани, всесторонний обзор всех редких проявлений саркоидоза в этой монографии не возможен. Тем не менее, может быть сформулирован диагностический подход к пациентам, которые могут иметь редкие проявления саркоидоза. На фоне обычного, легко диагностируемого системного саркоидоза, редкие проявления имеют известную патофизиологию и клинический курс. Когда имеются отклонения от известных проявлений или ожидаемого клинического курса саркоидоза, должны быть исключены альтернативные диагнозы. Учитывая редкость этих случаев, ни один из клинических подходов или рекомендаций для лечения этих состояний, обсужденных ниже, не были проверены в строгих клинических исследованиях или каким-либо другим способом. Автор наблюдал пациентов с состояниями, описанными ниже и предлагает подход, основанный на своем опыте и обзоре литературы. Акцент будет сделан на системный подход к редким проявлениям саркоидоза, сосредоточившись на органах, которые не были охвачены другими главами этой монографии.
Общие соображения
Начальный подход к диагностированию и лечению редких проявлений саркоидоза может быть сформулирован на основании текущих знаний о болезни и ожидаемого клинического поведения саркоидоза. Во всех случаях, гранулематозное воспаление при саркоидозе нарушает местный гомеостаз и функцию органа; таким образом, ухудшение функции органа зависит от местоположения гранулематозного воспаления. Когда клиницист столкнулся с вопросом, присутствует ли редкое проявление саркоидоза у пациента с известным саркоидозом, поиск медицинской литературы в интернете - часть рекомендуемого начального подхода. Врач должен быть готов рассмотреть альтернативные диагнозы, особенно, когда диагноз саркоидоз не был установлен. Для подтверждения связи с саркоидозом или другим альтернативным диагнозом, может быть необходима диагностическая оценка, включая биопсию. В некоторых ситуациях, чтобы оценить, имеется ли клинический ответ, совместимый с диагнозом саркоидоз, может быть показана кортикостероидная терапия.
При оценке редких проявлений саркоидоза, основная сложность заключается в том, является ли клиническая проблема результатом саркоидоза, или другого несаркоидного патологического процесса. Следующие обобщения клинического поведения саркоидоза являются полезной отправной точкой для априорной оценки того, могут ли клинические проявления быть результатом саркоидоза или происходят из-за другого процесса.
Во-первых, паттерн поражения органов обычно определяется на самой ранней стадии болезни, независимо от того, редко или часто эти органы поражаются при саркоидозе. Например, только 23 % пациентов в исследование ACCESS имели поражение одного или большего числа новых органов в течение 2-летнего наблюдения; присутствие внелегочной болезни при постановке диагноза было фактором риска для развития поражения новых органов [3]. Клинический опыт предполагает, что через 2 года после постановки диагноза поражение новых органов происходит редко. Значение этого клинического наблюдения заключается в том, что если поражение новых органов происходит через несколько лет после постановки начального диагноза саркоидоз, должна подозреваться альтернативная причина этого события.
Во-вторых, у более 90% пациентов с саркоидозом болезнь имеет один из двух взаимоисключающих курсов, ремиссия, которая обычно происходит в пределах первых 2-3 лет, или хронический прогрессирующий курс [1]. После ремиссии болезнь возвращается редко (исключения обсуждены ниже). Различные проявления саркоидоза связаны с различной вероятностью этих двух курсов. Например, при синдроме Лёфгрена частота спонтанной ремиссии составляет 70-80 %, принимая во внимание, что пациенты с озноблённой волчанкой или кистозно-фиброзным легочным саркоидозом редко имеют ремиссию [1]. Для пациентов с хроническим саркоидозом, частота прогресса болезни изменяется от индивидуума к индивидууму, также как и ответ на лечение. Подавление воспаления с помощью кортикостероидной или другой противовоспалительной терапии не должно рассматриваться как ремиссия, но как временное подавление воспаления. Если ремиссия при подавлении воспаления не произошла, воспаление возвратится после снижения дозировки или прекращения терапии, с периодом временной стабильности, который имеет переменную длительность. Когда воспаление достигнет критической точки, функция пораженного органа значительно ухудшается. Редко, саркоидоз имеет ремиттирующий - рецидивирующий курс, в этом случае обычно поражаются нервная система и глаза. Значение этих наблюдений заключается в том, что новые симптомы, которые развиваются после периода ремиссии, особенно длительной, не должны приписываться саркоидозу, пока все разумные альтернативные объяснения не будут исключены.
В-третьих, кортикостероидная терапия почти всегда успешно подавляет воспаление при саркоидозе, по крайней мере в течение короткого времени. Для висцерального саркоидоза обычно имеется точно определенная пороговая дозировка кортикостероидов, которая является эффективной, и эта пороговая дозировка редко изменяется даже после десятилетий хронической болезни. Нейросаркоидоз и саркоидоз глаз могут быть исключениями из этих обобщений, иногда дозировка кортикостероидов в поздней стадии болезни может быть снижена. Значение этих клинических наблюдений заключается в том, что новые симптомы, которые возникают при лечении по ранее эффективной схеме (режимы лечения саркоидоза в этой главе не обсуждаются), должны быть тщательно оценены для поиска альтернативных объяснений, чем немедленно приписаны появлению редких проявлений саркоидоза. Например, новые легочные инфильтраты при устойчивом, леченном саркоидозе, более вероятно будут иметь альтернативное объяснение, например инфекцию или отек легких, чем ''внезапное обострение'' легочного саркоидоза. В случае клинических проявлений, которые не отвечают на обычную дозировку кортикостероидов, также должен быть проведен поиск альтернативного объяснения.
Эти руководящие принципы могут помочь клиницисту решить, насколько энергично он должен искать альтернативные объяснения клинических проявлений, которые иногда являются частью спектра проявлений саркоидоза.
Клинические проявления
Редкие клинические проявления саркоидоза представлены в таблице 1.
Таблица 1. Некоторые редкие клинические проявления саркоидоза
| Орган/система | Некоторые редкие клинические проявления |
Легкие | Легочный васкулит |
| Мицетомы | |
| Узелки | |
| Долевой ателектаз | |
| Трахеальный и бронхиальный стеноз | |
| Синдром верхней полой вены | |
| Плевральная болезнь | |
| Пневмоторакс | |
| Верхние дыхательные пути | Деструкция носовой перегородки и ''седловидный нос'' |
| Дыхательная недостаточность вследствие обструкции верхних дыхательных путей | |
| Апноэ во сне | |
| Ротоглотка | Тонзиллярный саркоидоз |
| Фарингеальный саркоидоз | |
| Периодонтальная болезнь | |
| Массы языка | |
| Кожа | Подкожный саркоидоз |
| Ихтиоз | |
| Алопеция | |
| Гранулемы шрама | |
| Глаза | Невропатия зрительного нерва |
| Сетчаточный васкулит | |
| Гранулематозное воспаление орбиты | |
| Печень / селезенка | Гепатомегалия с образованим масс |
| Желтуха с зудом | |
| Цирроз с портальной гипертонией | |
| Спленомегалия с образованим масс | |
| Органы брюшной полости | Массы поджелудочной железы |
| Поражение желудка | |
| Поражение кишечника | |
| Поражение аппендикса | |
Нервная система | Поражение зрительного перекреста |
| Асептический менингит | |
| Поражение белого вещества | |
| Окклюзия мозговых сосудов | |
| Энцефалит | |
| Поражение гипоталамуса / гипофиза | |
| Поражение мозолистого тела (Corpus callosum) | |
| Гидроцефалия | |
| Синдром Хорнера, зрачок Аргайлла Робертсона или синдром Эйди | |
| Поражение мозжечка | |
| Псевдоопухоль мозжечка | |
| Поражение ствола мозга | |
| Поперечный миелит, интраспинальные массы | |
| Поражение ''конского хвоста'' (Cauda equina) или спинного мозга | |
| Множественный мононеврит | |
| Периферические невропатии | |
| Невропатия мелких волокон | |
Сердце | Перикардиальная болезнь |
| Желудочковые или предсердные массы | |
| Внезапная смерть | |
Суставы / кости | Полимиозит |
| Костные кисты: длинные кости, череп, позвоночник | |
Гематологические ненормальности | Гипогаммаглобулинемия |
| Лимфодема | |
| Идиопатическая тромбоцитопическая пурпура | |
Эндокринные / экзокринные железы | Синдром Хеерфордта |
| Гипопитуитаризм, несахарный диабет | |
| Тиреоидные массы, тиреоидит | |
| Околоушные железы | |
| Слезные железы, дакриоаденит | |
| Синдром сухости | |
Почки / мочеполовая система | Почечная недостаточность |
| Массы матки | |
| Поражение яичников | |
| Менометроррагия | |
| Тестикулярные массы | |
| Эпидидимит | |
| Азооспермия |
Легочный саркоидоз. Легочная гипертония или легочное сердце замечены у 1-4 % пациентов, обычно при серьезной кистозно-фиброзной болезни легкого. Иногда замеченый гранулематозный васкулит не объясняется степенью интерстициальной болезни, оцененной с помощью различных методов визуализации и ухудшением легочной функции. При одышке, пропорциональной степени интерстициальной болезни, должна быть проведена оценка легочной гипертонии. Существует определенный опыт, предполагающий, что эти пациенты могут иметь выгоду при использовании лекарственных средств, используемых для лечения первичной легочной гипертонии [4]. Кардиосаркоидоз должен рассматриваться как возможное объяснение необъясненной одышки [5].
Необычные паттерны поражения легких включают присутствие мицетом, узлового саркоидоза с образованием масс или изолированных узелков, которые поднимают возможность злокачественной опухоли или инфекции. Долевой ателектаз при саркоидозе очень редок, но может быть вызван эндобронхиальными узелками или увеличеными смежными лимфатическими узлами. Иногда, саркоидоз вызывает синдром верхней полой вены [6]. Плевральные выпоты вследствие прямого гранулематозного поражения плевры при саркоидозе редки и должны побуждать врача искать альтернативные причины, например инфекции, злокачественную болезнь, легочную эмболию или транссудативные выпоты [2].
Некротизирующий саркоидный гранулематоз. Некротизирующий саркоидный гранулематоз часто рассматривается как вариант саркоидоза. Эта редкая болезнь характеризуется большими, сливными, гранулематозными очагами, поражающими легочные артерии и вены [7]. Системный васкулит не наблюдается. Пациенты могут быть бессимптомными или иметь кашель, одышку, лихорадку, боль в груди или конституциональные симптомы. Рентгенограмма легких обычно демонстрирует множественные узелки. Плевральная болезнь с плевритом или плевральными выпотами происходит у большинства пациентов и может быть ключом к диагнозу. Удивительно, но у многих пациентов прогноз является хорошим, со спонтанной ремиссией или быстрым ответом на кортикостероидную терапию.
Саркоидоз верхнего респираторного тракта. Саркоидоз верхнего респираторного тракта (SURT) происходит у 5-10 % пациентов, обычно с продолжительной болезнью. Серьезная конгестия и хронический синусит обычно нечувствительны к противоотечным средствам и назальным стероидам. Редко, хронический синусит или хирургическое вмешательство могут приводить к деструкции носовой перегородки и ''седловидному носу''. Саркоидоз гортани может проявлятся хрипотой, стридором и, редко, как острая дыхательная недостаточность, вторичная к обструкции верхних дыхательных путей. Апноэ во сне также иногда приписывалось SURT, скорее чем более обычной связи с увеличением веса при кортикостероидной терапии [8]. Часто SURT связан с хроническими повреждениями кожи, особенно с озноблённой волчанкой и генерализованной болезнью, которые должны побудить врача вести тщательный поиск проявлений SURT [9].
Ротоглоточные проявления. Редко, полость рта при саркоидозе может быть поражена с серьезными последствиями. При тонзиллярной или фарингеальной болезни (с массами или деструкцией хряща) часто подозревается злокачественная опухоль. Поражение языка с образованием масс или макроглоссией, также поднимает возможность злокачественной опухоли или амилоидоза, если саркоидоз не является очевидным в другом орагне. Синдром Хеерфордта или ''увеопаротидная лихорадка'', является известным, но редким проявлением острого саркоидоза и характеризуется лихорадкой, увеличением околоушных и слезных желез, двусторонней лимфаденопатией корней легких, часто увеитом и черепными невропатиями.
Синдром Мелькерсона - Розенталя - редкое состояние, которое производит рекуррентное или прогрессирующее припухание лица и губ, складчатый язык, рецидивируюший паралич лицевого нерва, особенно VII, с частым поражением слюнных желез [10, 11]. Гистопатологическая экспертиза обычно показывает саркоид-подобные неказеозные эпителиоидные гранулемы. Причина этого гранулематоза неизвестна, но вероятно это вариант болезни Крона или саркоидоза. Предполагается, что в начальных стадиях болезни могут быть полезны системные стероиды или их введение внутрь повреждений. Имеются отдельные сообщения об эффективности других средств, но это состояние часто резистентно к терапии. Иногда может быть полезна хейлопластика.
Хронический кожный саркоидоз. Бляшки и подкожные узелки на лице, особенно вокруг носа, щек и глаз, называются озноблённой волчанкой. Озноблённая волчанка более обычна у пациентов Африканского происхождения и редко происходит у белых [1]. Редко, саркоидоз может проявляться обширными, глубокими подкожными узелками с отеком, особенно на нижних конечностях. Для описания этого состояния ранее использовался термин ''саркоид Дарье-Русси'' [12]. Это состояние часто нечувствительно к терапии, хотя противомалярийные средства, умеренные дозы кортикостероидов, метотрексата или талидомида, могут быть частично эффективны.
Гранулематозные узелки часто развиваются в области старых шрамов. Редко, узелки могут развиваться на участках татуировок, пирсинга или ранее пунктированных участков кожи или слизистой рта [13]. Сообщалось о развитии гранулематозной реакции на кремнезем; узелки вероятно образовались вследствие саркоид-подобной реакции по типу ''инородное тело'' [14]. Более неприятными являются сообщения о саркоидозе, развившихся у индивидуумов с силиконовыми имплантатами [15]. Причинная связь остается неясной и не поддержана крупными эпидемиологическими исследованиями, хотя сообщалось, что в одном случае удаление имплантатов сопровождалось ремиссией саркоидоза [16].
Глаза. Передний увеит - наиболее обычная форма поражения глаз при саркоидозе и часто является начальным проявленим болезни. Более редкие проявления включают ретробульбарный неврит или ретинит, которые могут приводить к слепоте (см. Главу 12 этой монографии).
Абдоминальные проявления. Поражение печени происходит у 10-20 % пациентов с саркоидозом, иногда гранулематозный гепатит является единственным проявлением болезни [1, 2]. Активное воспаление печени может быть связано с лихорадкой, болезненной гепатомегалией и зудом. Гранулематозный гепатит с заметно увеличенной серологической функцией печени (в 3-5 раз выше нормы), обычно с обструктивным паттерном, может предвещать плохой прогноз с прогрессирующим циррозом и портальной гипертонией, если не проводится лечение. Кортикостероиды обычно эффективны для предотвращения прогрессирующей недостаточности печени. Использования метотрексата в этих случаях обычно избегают из-за его потенциальной гепатотоксичности. В редких случаях, саркоидоз может быть связан с первичным склерозирующим холангитом или первичным билиарным циррозом, с присутствием высоких титров специфических антимикросомных или антимитохондриальных антител. В этих случаях, болезнь печени не отвечает на кортикостероидную терапию.
Абдоминальная ''триада'' саркоидоза. Вариант саркоидоза, часто называемый абдоминальным саркоидозом, проявляется ''триадой'' поражения печени, селезенки и костного мозга, часто с гиперкальциемией. Хотя подобный паттерн может быть замечен у пациентов с мультисистемным саркоидозом вместе с пораженим легких, распознавание саркоидной ''триады'' может быть большой проблемой для клинициста, особенно когда она проходит без других обычных проявлений системного саркоидоза. Часто наблюдаются гепатомегалия, спленомегалия с рентгенографическими ненормальностями по типу ''изъеденные молью'' (''moth-eaten''), нарушением функции печени, гиперспленизмом, абдоминальной лимфаденопатией, гиперкальциемией и конституциональными симптомами. Если не был установлен диагноз системного саркоидоза, чтобы исключить злокачественную болезнь, обычно необходима интраабдоминальная биопсия. Гранулемы в печени или костном мозге не являются специфическими и должны использоваться для подтверждения диагноза саркоидоз только когда исключены злокачественная опухоль или инфекция. Если имеется легочная болезнь или периферическая лимфаденопатия, биопсия внутригрудных или периферических лимфатических узлов может подтверждать диагноз саркоидоз. Неказеозные гранулемы, обнаруженные при бронхоскопической биопсии, подтверждают диагноз саркоидоз, если не имеется никаких атипичных особенностей и строго исключены злокачественные болезни. Абдоминальный саркоидоз обычно отвечает на низкие и умеренные дозы кортикостероидов (например, преднизон 10-20 милиграмм в день), хотя побочные эффекты являются обычными и часто требуется использование альтернативных средств.
Симптоматическая гастроинтестинальная болезнь при саркоидозе является редкой. Иногда, прямое поражение пищевода может вызывать дисфагию, но более часто этот признак вызван обширной средостенной лимфаденопатией, которая сдавливает пищевод. Саркоидоз желудка может проявляться как диспепсия или боль в животе; эндоскопическая биопсия демонстрирует неказеозные гранулемы, типичные для саркоидоза. Это состояние обычно отвечает на кортикостероидную терапию. Хотя при аутопсии иногда обнаруживают спорадические гранулемы в кишечнике, клинически очевидный симптоматический саркоидоз кишечника редок. В этих случаях должно рассматриваться присутствие второй болезни, например болезни Крона или неспецифического язвенного колита (см. ниже).
Нейросаркоидоз. Нейросаркоидоз может поражать любую часть центральной или периферической нервной системы и наблюдается у 5-10 % пациентов с саркоидозом. Многие из его бесчисленных проявлений являются редкими и обсуждены в Главе 11 этой монографии.
Кардиосаркоидоз. Хотя клинически очевидный кардиосаркоидоз редок, его последствия могут быть очень серьезными и обсуждаются в Главе 9 этой монографии.
Гематологический саркоидоз. Персистирующая лимфаденопатия наблюдается у менее 10% пациентов [1, 2]. Спленомегалия, иногда массивная, происходит в менее 5 % случаев и часто связана с гепатомегалией и иногда с гиперкальциемией. Гипергаммаглобулинемия присутствует у 40-50 % пациентов. Уменьшение фракции гаммаглобулина должно вести к поиску общей вариабельной иммунной недостаточности (CVID). Панцитопения может быть вызвана гиперспленизмом или инфильтрацией костного мозга гранулемами. Хотя периферическая лимфопения при саркоидозе является обычной, серьезная лимфопения может вызвать подозрение ВИЧ инфекции. Редко, саркоидоз может быть связан с идиопатической тромбоцитопенической пурпурой (ITP) или аутоиммуннной гемолитической анемией [17]. Сообщалось о полезности высоких доз стероидов для лечения ITP, связанной с саркоидозом [18].
Хроническая лимфедема - редкое проявление саркоидоза, которое обычно происходит из-за рубцевания интраабдоминальных или региональных лимфатических сосудов нижних конечностей при хроническом воспалении. Это состояние часто связано с плохим ответом на лекарственное или хирургическое лечение; эффективность раннего лечения высокими дозами кортикостероидов или другими противовоспалительными средствами не доказана, но является рекомендуемым подходом.
Эндокринные / экзокринные железы. Поражение гипоталамуса или гипофиза не являются редкими проявлениями нейросаркоидоза. Апоплексия или несахарный диабет редки и являются потенциально жизнеугрожающими проявлениями нейросаркоидоза. Редко, саркоидоз может поражать щитовидную железу, проявляясь как тиреоидит, узелки или массы [19, 20]. Сухость слизистой оболочки полости рта не является необыкновенной и вызвана воспалением слюнных и околоушных желез. Steuer [21] сообщил о случае саркоидоза, который развился после резекции адренокортикальной аденомы. Он считает, что активность саркоидоза до операции была подавлена высокими концентрациями кортизола, которые впоследствии снизились после адреналэктомии. Авторы подчеркивают, что этот случай иллюстрирует скорее подавляющий, чем лечебный эффект стероидов при саркоидозе.
Болезнь почек. Почечная недостаточность при саркоидозе обычно вызвана нефрокальцинозом или обструктивной уропатией вследствие почечных камней. Редко, происходит прямое гранулематозное поражение почек, которое является причиной почечной недостаточности. Мембранозный гломерулонефрит иногда связан с саркоидозом и имеет тенденцию быть отзывчивым к стероидам. Также сообщалось об амилоидозе в сочетании с саркоидозом и протеинурией [22].
Поражение мочеполового тракта. Саркоидоз, поражающий мочеполовой тракт является редким [1]. У мужчин, саркоидоз репродуктивной системы происходит в менее 0.2 % клинически диагностированных случаев и составляет 5 % в исследовании аутопсий [23]. Мочеполовые проявления саркоидоза включают тестикулярные массы и острый орхоэпидидимит. У пациентов с тестикулярными массами независимо от наличия предшествующего диагноза саркоидоз обычно проводится биопсия, чтобы исключить злокачественную болезнь. Иногда, сообщалось об импотенции, возможно связанной с саркоидозом центральной нервной системы или невропатией мелких волокон [24, 25].
Влияние поражения мочеполового тракта на фертильность и гонадную функцию подробно исследованы не были. Rees [26] сообщил о случае двустороннего тестикулярного саркоидоза с азооспермией и гипогонадизмом, причем частичное восстановление сперматогенеза и гонадной функции произошло при кортикостероидной терапии с высокой дозировкой. Svetec [27] сообщил о подобном случае эпидидимального саркоидоза, который привел к вторичному бесплодию. Так как саркоидоз может влиять на фертильность без очевидных симптомов, эти исследования предполагают, что пациенты, заинтересованные в отцовстве, должны проводить анализ спермы при постановке диагноза.
Саркоидоз мочеполовой системы у женщин является редким; однако, истинная распространенность саркоидоза матки или яичников неизвестна, так как поражение этих органов может быть бессимптомным и диагноз саркоидоз часто основан на гистологической экспертизе удаленных органов. Поражение матки или яичников может вызывать дисменорею или иметь вид массы. Последнее проявление является показанием для проведения биопсии, чтобы исключить первичную или метастатическую опухоль [28].
Поражение эндометрия является редким и может быть обнаружено у пожилых женщин с постменопаузальной метроррагией, поскольку очаговое поражение может происходить без поражения любых других органов [29]. Также сообщалось о поражении саркоидозом влагалища или вульвы [30]. И у мужчин и у женщин иногда наблюдается поражение мочевого пузыря [31]. Более часто, локальные или системные гранулемы связаны с первичными опухолями мочеполового тракта.
Беременность и саркоидоз. Клинический опыт предполагает, что беременность имеет слабое влияние на отдаленный курс саркоидоза [1, 32, 33]. Спонтанное улучшение хронического саркоидоза в течение беременности наблюдалось у некоторых пациентов, и в это время было возможно сокращение дозировки кортикостероидов. Однако, у этих пациентов усиление болезни часто происходит через несколько месяцев после родоразрешения и требует возвращения к предшествующей дозировке кортикостероидов. Кроме кортикостероидов, не одна терапия в течение беременности не является безопасной из-за потенциальной эмбриональной токсичности или тератогенности.
Причины клинического улучшения некоторых пациентов с саркоидозом в течение беременности точно не известны. Концептуально, улучшение в течение беременности может быть связано с известным изменением баланса профиля цитокинов с Th1 в сторону Th2 в течение нормальной беременности [34]. Это объясняет не только то, почему пациенты с саркоидозом могут улучшаться в течение беременности и ухудшаться после родоразрешения, но также и почему пациенты с астмой, Th2 болезнью, ухудшаются в течение беременности.
Редкая связь с усилением Th1 иммунного ответа
Имеются несколько клинически несоизмеримых ситуаций, связанных с усилением Th1 иммунного ответа, которые связаны с развитием или рецидивом саркоидоза (таблица 2). Эти ситуации дополнительно поддерживают концепцию, что патогенез саркоидоза связан с высоко поляризованным Th1 иммунным ответом, возможно на неизвестный антиген [35]. Такой доминирующий Th1 ответ характеризован увеличенным производством интерферона гамма (IFN-g), интерлейкинов IL-12, IL-18 и фактора некроза опухоли на участках гранулематозного воспаления [36].
Таблица 2. Состояния, связанные с усилением Th1 иммунного ответа
Усиление Th1 иммунного ответа. Наиболее яркий пример подобной связи - развитие саркоидоза после терапии, которая усиливает Th1 иммунный ответ. Например, использование IFN-a, IFN-g и IL-2 было связано с развитием de novo или рецидивом существующего саркоидоза [37]. IFN-b также был связан с саркоидозом, когда использовался при лечении рассеянного склероза. Сообщалось, что IFN-b может стимулировать и Th1 и Th2 иммунный ответ. Так как весьма вероятно, что подобные терапии, стимулирующие Th1 ответ, будут широко использоваться в будущем, врачи должны подозревать саркоидоз, который развился у пациентов после начала лечения новыми иммуномодулирующими средствами. Если возможно, необходимо рассмотреть возможность прекращения этой терапии. Если это невозможно и имеются веские причины для продолжения терапии, саркоидное воспаление как правило отвечает на низкие дозы кортикостероидов или гидроксихлорохина.
Общая вариабельная иммунная недостаточность (CVID). Связь саркоидоза с CVID хорошо известна [38, 39]. Хотя для CVID характерно существенное нарушение производства антител (B-клетки), при CVID примерно у 50 % пациентов также наблюдается дефицит T-клеток [39]. Из-за взаимного регулирования Th1 и Th2 ответов, вероятно, что часть пациентов с CVID характеризуется дефицитом Th2 ответа (антительного), что приводит к дисрегуляции Th1 ответа, что возможно является необходимой прелюдией к развитию саркоидоза у этих пациентов. При CVID наблюдаются ''плохо'' сформированные гранулемы в ответ на инфекции, особенно в легком, которые необходимо дифференцировать от системного саркоидоза. Системный саркоидоз может развиваться у менее 10 % пациентов с CVID [38] или, редко, CVID может быть обнаружен после постановки диагноза саркоидоз. У детей, CVID обычно предшествует развитию саркоидоза. Саркоидоз у этих детей часто проявляется абдоминальной болезнью с гепатоспленомегалией или прогрессирующими легочными инфильтратами; последние требуют исключения инфекции. Так как саркоидоз у детей редок, при постановке диагноза в этой возрастной группе необходимо исключить CVID. Так как CVID происходит в любой возрастной группе, для обнаружения возможного CVID у взрослых с саркоидозом, необходима высокая степень подозрительности. Рекуррентные легочные инфекции или уменьшение уровня гаммаглобулина у пациентов с саркоидозом могут быть ключами к постановке диагноза. Недавно, Bates [40] описал группу пациентов с CVID и гранулематозно - лимфоцитарной интерстициальной болезнью легкого с гистологическими изменениями, характерными для лимфоцитарной интерстициальной пневмонии (LIP), с лимфоидной гиперплазией или фолликулярным бронхиолитом в сочетании с гранулематозным воспалением. Эти пациенты имели плохой прогноз, со слабым ответом на кортикостероидную терапию. Лимфопролиферативные болезни развились у 31 % пациентов. Автор считает, что эта другая подгруппа пациентов с CVID, которая отличается от пациентов с CVID с системными неказеозными гранулемами, типичными для саркоидоза без доминирующих особенностей LIP, фолликулярного бронхиолита или неспецифической интерстициальной пневмонии.
Во всех подобных случаях необходима заместительная терапия гаммаглобулином, чтобы уменьшить риск инфекций и предотвратить их последствия, например бронхоэктазы и легочный фиброз. По опыту автора, кортикостероидная терапия с низкой дозировкой (преднизон менее 10 милиграмм в день или эквивалентная терапия через день), или иногда только гидроксихлорохин, достаточны для лечения пациентов с CVID и типичным саркоидным системным воспалением. Подход к лечению пациентов с CVID с гранулематозно - лимфоцитарной болезнью легкого не известен из-за слабого ответа на кортикостероиды и нежелательности использования иммуносупрессивных средств из-за основной болезни (иммунной недостаточности).
Синдром иммунного восстановления у пациентов с ВИЧ. Третьей клинической ситуацией, в которой саркоидоз развивается в контексте дисбаланса иммунитета, является синдром иммунного восстановления у пациентов с ВИЧ-инфекцией после интенсивной антиретровирусной терапии (HAART) [41]. Хотя часто трудно быть уверенным, что гранулематозное воспаление в легких индивидуумов с ВИЧ не имеет инфекционный характер, саркоидоз, связанный с HAART был связан с поражением кожи и легких, типичным для саркоидоза. Кортикостероиды были выгодны в этой клинической ситуации. По опыту автора, комбинация гидроксихлорохина и ингаляционных стероидов при поражении легких, была эффективна для предотвращения прогрессирующего ухудшения легочной функции или болезни кожи и не требовала кортикостероидной терапии у некоторых из этих пациентов. Успех такого минимального режима лечения возможно отражает преходящий характер усиления Th1 иммунного ответа у этих индивидуумов.
Редкая связь с аутоиммуннными и другими хроническими воспалительными болезнями
Саркоидоз иногда связан с развитием второй аутоиммуннной болезни (таблица 3). Вероятность развития саркоидоза и второй аутоиммуннной болезни, выше чем случайное совпадение двух болезней, что поддерживает их причинную связь [1, 42]. Концептуально, многие из этих аутоиммуннных болезней связаны с дисрегуляцией Th1 ответа, что объясняет по крайней мере одну общую патогенетическую черту, общую для этих болезней. Учитывая значительное перекрытие системных проявлений саркоидоза и многих аутоиммуннных болезней, вторую болезнь может быть трудно диагностировать. Как правило, ключ к обнаружению второй аутоиммуннной болезни может быть найден при анализе клинических проявлений, которые находятся вне спектра клинических проявлений саркоидоза, при неожиданном клиническом курсе болезни или ответе на терапию. Пример подобной ситуации - присутствие склеродактилии или повреждений кожи, указывающих на склеродермию у пациента с саркоидозом или, наоборот, присутствие внутригрудной лимфаденопатии и диффузных неказеозных гранулем в легких без признаков инфекции у пациента с известной склеродермией.
Таблица 3. Редкие ассоциации саркоидоза с другими системными и орган-специфическими болезнями
| Орган / система | Болезнь |
| Легкие | Склеродермия |
| Ротоглотка | Синдром Мелькерсона - Розенталя |
| Кожа | Гангренозная пиодермия |
| Склеродермия | |
| Поздняя порфирия кожи | |
| Витилиго | |
| Глаза | Идиопатическое гранулематозное воспаление орбиты |
| Органы брюшной полости | Первичный склерозирующий холангит |
| Первичный билиарный цирроз | |
| Целиакия | |
| Болезнь Крона | |
| Неспецифический язвенный колит | |
| Нервная система | Прогрессирующая многоочаговая лейкоэнцефалопатия |
| Суставы / мышцы | Ревматоидный артрит |
| Системная красная волчанка | |
| Склеродермия |
У пациента с саркоидозом с резистентной к стероидам прогрессирующей холестатической желтухой, присутствие антимитохондриальных или антимикросомных антител может указывать на связь с первичным билиарным циррозом или склерозирующим холангитом. Ревматоидный артрит или системная красная волчанка также могут быть замечены вместе с саркоидозом, однако необходимо присутствие типичных клинических проявлений и высокий титр ревматоидного фактора или антинуклеарных антител (ANA), так как низкий титр ревматоидного фактора или ANA часто наблюдаются при саркоидозе без клинических признаков этих аутоиммуннных болезней. Одно исследование обнаружило свидетельства аутоиммунитета к эндокринным железам у 19 % пациентов с саркоидозом [43].
Еще одна редкая ассоциация, на которую необходимо обратить внимание, сочетание саркоидоза и болезни Крона или неспецифического язвенного колита [44, 45]. Присутствие типичных эндоскопических ненормальностей для двух последних болезней обычно позволяет установить диагноз второй болезни в присутствии системного саркоидоза. Однако, хотя болезнь Крона может быть связана с умеренной периферической лимфаденопатией или лимфаденопатией корней легких и лимфоцитарным альвеолитом. Присутствие обширных легочных инфильтратов и лимфаденопатии корней легких с типичными эпителиоидными гранулемами на биопсии, указывает на системный саркоидоз. По опыту автора, когда саркоидоз происходит вместе с болезнью Крона или неспецифическим язвенным колитом, эти две болезни имеют тенденцию иметь независимый клинический курс и ответ на терапию, характерный для каждой их болезней в отдельности. То же самое истинно для аутоиммуннных болезней, например для склеродермии.
Гастроинтестинальная болезнь также может быть связана с саркоидозом. Ирландские исследователи обнаружили более высокую распространенность гастроинтестинальной болезни у пациентов с саркоидозом, проведя скрининг пациентов с саркоидозом [46]. В Швеции, Papadopoulos [47] продемонстрировал иммунную реактивность, связанную с глютеном, почти у 40 % пациентов с саркоидозом с частыми гастроинтестинальными проявлениями [47]. Однако, несмотря на высокую частоту гуморального аутоиммунитета, частота пернициозной анемии или гастроинтестинальной болезни не были увеличены по сравнению с контрольной группой.
Редкая связь с раком
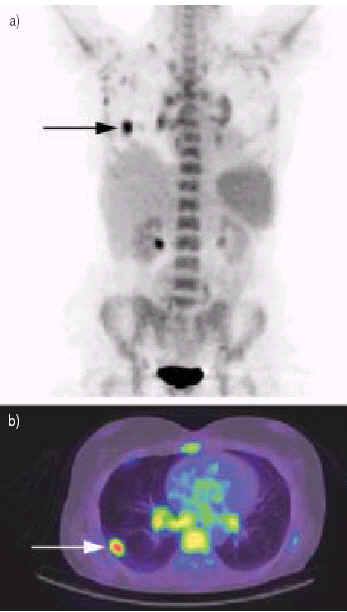
Неказеозные гранулемы могут быть замечены вблизи близлежащих опухолей и, менее часто, в региональных лимфатических узлах. Местные саркоидные реакции наиболее часто были обнаружены при лимфоме, раке молочной железы, первичном раке легкого, почечноклеточной карциноме, раке яичников или желудка. Грибковая или микобактериальная инфекция, инородные тела или другие причины формирования гранулем должны быть исключены. Местные саркоидные реакции можно определить по их локальному распределению. Намного менее обычно, мультиорганные гранулемы, совместимые с системным саркоидозом, развиваются одновременно или вскоре после развития рака или после химиотерапии [48, 49]. Наиболее хорошо известны ассоциации с лимфомой или тестикулярным раком. Менее обычно, вместе с саркоидозом замечены первичный рак легкого, рак матки, яичников, груди, печени или миелолейкоз, хотя сосуществование этих болезней может быть случайным. В этих ситуациях, саркоидоз обычно проявляется средостенной лимфаденопатией или лимфаденопатией корней легких, иногда с легочными интерстициальными узелками или инфильтратами. Обе болезни можно обнаружить при позитронно-эмиссионной томографии (ПЭТ) с 18F-флюродеоксиглюкозой (FDG) (рис. 1). В этих случаях, диагноз саркоидоз обычно устанавливается при биопсии средостенного лимфатического узла или при хирургической биопсии легкого. По опыту автора, в этих случаях, легочный саркоидоз обычно не приводит к серьезному ухудшению функции легкого и лечение часто не является необходимым, так как возможна ремиссия. Хотя связь между некоторыми видами рака, химиотерапией рака и саркоидозом остается спорной, наиболее вероятно, что подобные ассоциации возникают из-за дисрегуляции баланса Th1/Th2. С этим совместимо сообщение о нескольких случаях саркоидоза и 5q-миелодисплазии. Эта генетическая ненормальность связана с делецией нескольких Th2 генов (IL-4, IL-13, CSF2), что вероятно затрагивает регулирование баланса Th1/Th2 [50].

Рис. 1. a) трехмерная реконструкция позитронно-эмиссионной томографии пациента с гистологически доказанным первичным раком легкого в правой нижней доле (стрелка) и множественные повреждения с увеличеннием поглощения 18F-флюродеоксиглюкозы гранулематозными повреждениями, совместимыми с саркоидозом. b) Компьютерная томография с высоким разрешением того же пациента. Эта 52-летняя женщина имела связанные с саркоидозом жалобы - лихорадку, потерю веса, артралгию и усталость в течение 2 месяцев. Была проведена успешная лобэктомия; саркоидоз наблюдался без лечения. Фотографии любезно предоставлены М. Drent (Sarcoidosis Management Centre, University Hospital Maastricht, The Netherlands) и M.J.P.G. van Kroonenburgh (Dept of Nuclear Medicine, University Hospital Maastricht, The Netherlands).
Редкие проявления при позднем рецидиве саркоидоза
Общепринятая точка зрения состоит в том, что после ремиссии саркоидоза болезнь возвращается редко. Исключением из этого ''правила'' часто является саркоидоз глаз или нервной системы, которые часто имеют ремиттирующе-рецидивирующий курс. Автор наблюдал несколько случаев позднего развития неврологической болезни, особенно черепных невропатий, которые развивались внезапно, через много лет, даже десятилетий после ремиссии болезни. Поражение восьмого черепного нерва с ухудшением слуха, звоном в ушах или проблемами с равновесием, может быть наиболее обычным, но другие черепные нервы также могут поражены. Прямое подтверждение, что основной причиной этих состояний является саркоидоз часто отсутствует из-за возможных альтернативных болезней, например диабета или болезни сосудов мозга. Тем не менее, некоторые пациенты отвечают на кортикостероидную терапию, если она начата вскоре после начала признаков, что совместимо с рекуррентным саркоидозом. Также была описана рекуррентная узловатая эритема, как часть рекуррентного синдрома Лёфгрена [51].
Поздний рецидив легочного или висцерального саркоидоза является редким и является темой малого числа сообщений в медицинской литературе, за исключением случаев, когда рецидив был связан с особыми обстоятельствами, например химиотерапией рака или использованием средств, усиливающих Th1 иммунный ответ. Учитывая редкость рекуррентного саркоидоза, альтернативные процессы всегда должны рассматриваться до приписывания причины рецидива саркоидозу.
Подход к диагностике редких проявлений
Подход к редким проявлениям саркоидоза отличается в зависимости от того, был ли ранее установлен диагноз системного саркоидоза, или нет. Для саркоидоза не имеется патогномоничной гистопатологии; диагноз основан на совместимой клинической картине, гистологическом свидетельстве наличия неказеозных гранулем и отсутствии других известных причин такого патологического ответа [1]. Когда клинические проявления, которое редко связывают с саркоидозом, развиваются у пациентов с диагнозом системного саркоидоза (подтвержденного биопсией) можно придерживаться следующей стратегии.
(1) Оцените вероятность, что редкое проявление является результатом саркоидоза. В этом случае, поиск в медицинской литературе часто является полезным для установления связи редкого проявления с саркоидозом [52]. (2) Оцените риск ожидания ответа на лечение. Если редкое проявление связано с саркоидозом и риск пропуска альтернативного диагноза, например злокачественной опухоли или инфекции низок, обычно показано пробное лечение. Например, диффузные перивентрикулярные повреждения при магнитно-резонансной томографии (МРТ) у пациентов с ранее диагностированным системным саркоидозом можно лечить опытным путем, если исследование спиномозговой жидкости не показывает никаких свидетельств рака или инфекции. Клиницисты всегда должны искать альтернативные объяснения, если не имеется быстрого ответа на терапию, ожидаемого для саркоидоза. Врачи должны поддерживать высокую степень подозрительности для диагнозов, отличных от саркоидоза, особенно когда новые проявления развиваются после многих лет болезни, после клинической ремиссии или в контексте устойчивого, леченного саркоидоза.
Если клиническое проявление отклоняется от спектра обычно замеченных при саркоидозе, или определение альтернативного диагноза не может быть отсрочено, показан более категорический диагностический подход. В этой ситуации, биопсия пораженной ткани должна проводиться, даже если имеются данные о предшествующей биопсии, которая подтвердила первоначальный диагноз саркоидоз. Например, при развитии изолированного узлового инфильтрата или массы у курящего пациента с историей легочного саркоидоза и рентгенографической стадией I, рекомендуется проведение биопсии, чтобы исключить первичный рак легкого. В клинических обстоятельствах, при которых диагноз системного саркоидоза не был установлен, прямой диагностический подход к редкому проявлению должен предприниматься, чтобы исключить альтернативные причины. Эта ситуация часто происходит, когда свидетельства мультиорганной болезни отсутствуют. Например, менингеальная опухоль, интраспинальная масса, серьезная или асимметричная внутригрудная или абдоминальная лимфаденопатия, являются основанием для хирургической биопсии, чтобы исключить злокачественную опухоль, хотя саркоидоз может быть дифференциальным диагнозом.
У пациентов, у которых саркоидоз рассматривается как дифференциальный диагноз, также должна поводиться оценка системного саркоидоза, которая может помочь обнаружить более безопасный участок для биопсии, если подтверждение диагноза саркоидоз устранит потребность в более трудной процедуре биопсии. В этих случаях, различные методы визуализации, например сцинтиграфия с галлием-67 или ПЭТ, могут быть полезны чтобы определить скрытые участки саркоидного воспаления. Лабораторные исследования мало полезны при подтверждении редких проявлений саркоидоза, но могут помогать устанавливать альтернативные диагнозы.
Пробное лечение
Иногда, биопсия, чтобы подтвердить связь редкого проявления с саркоидозом, не может быть выполнена по нескольким причинам: 1) недоступность пораженного участка; 2) неприемлимая инвазиваность процедуры; 3) отказ пациента. В этих ситуациях, должно проводиться пробное лечение кортикостероидами. Это должно помочь в определении, является ли клиническая проблема проявлением саркоидоза. Кортикостероиды являются наиболее надежным и эффективным лекарственным средством, которое быстро подавляет гранулематозное воспаление.
Возможно, инфликсимаб также может производить быстрый ответ, но опыт его использования в настоящее время ограничен. Ключами к эффективности пробного лечения являются: определение объективной меры, с помощью которой будет измерен ответ на терапию; определение эффективной дозироовки для пораженного органа / ткани; и использование адекватного отрезка времени для терапии. Высокие дозы кортикостероидов могут быстро уменьшить отек, но для максимального подавления основного гранулематозного воспаления обычно необходимы недели и даже месяцы. Таким образом, пробная кортикостероидная терапия как правило должна продолжаться в течение 2-3 месяцев до того, как врач может сделать вывод, является ли редкое проявление отзывчивым к лечению.
В зависимости от пораженного органа, часто известна минимально эффективная дозировка, которая необходима для подавления гранулематозного воспаления. Например, чтобы оценить обратимость возможного кардиосаркоидоза или легочной гипертонии при гранулематозной легочной сосудистой болезни, дозировка преднизона 20-30 милиграмм в день обычно достаточна для пробного лечения. Тяжелые аритмии обычно требуют более высокой дозировки кортикостероидов. Абдоминальный саркоидоз обычно отвечает на 15-20 милиграмм преднизона в день. Более высокие дозировки могут дать дополнительное доверие оценке отклика на лечение, но не являются необходимыми, если продолжительность лечения адекватна.
Ни одно из этих наблюдений не было обосновано клиническими исследованиями. Функциональный ответ на адекватную кортикостероидную терапию обычно имеет логарифмическую зависимость, стабилизируясь через несколько недель или месяцев, но окончательный уровень улучшения будет зависеть от степени фиброза или необратимого повреждения ткани, которые присутствуют до начала лечения. У пациентов с обширным фиброзом может иметься слабое функциональное улучшение; ответ на лечение в этих случаях может быть оценен по стабильности болезни у пациентов, у которых ранее наблюдалось хроническое прогрессирующее заболевание и ухудшение функции органов, например как при легочном саркоидозе, кардиосаркоидозе или саркоидозе печени.
Лечение
Кортикостероиды - краеугольный камень терапии редких проявлений саркоидоза вследствие их надежности при симптоматическом облегчении острых состояний и изменении степени дисфункции органов почти у всех пациентов с активным воспалением. Руководящие принципы для использования и дозирования кортикостероидов в значительной степени основаны на клиническом опыте, с малым числом клинических исследований, данные об их эффективности и влиянии на отдаленный курс болезни противоречивы. Тем не менее, существует общее согласие, что эти средства должны использоваться для начального лечения серьезных и жизнеугрожающих проявлений саркоидоза, вне зависимости от того, являются ли они редкими или обычными [1]. Противомалярийные средства, гидроксихлорохин и хлорохин, могут быть полезны как препараты первой линии при поражении кожи, слизистой носа и придаточных пазух носа, но не были эффективны для лечения легочной или системной болезни. Поражение костей, гиперкальциемия, ларингеальная и генерализованная болезнь также отвечает на гидроксихлорохин или хлорохин. Учитывая относительную безопасность этих средств и небольшую степень иммуносупрессии, которую они производят, эти средства часто используются для снижения дозировки стероидов при лечении не угрожающего жизни саркоидоза. Показания для использования иммуносупрессивных терапий и других средств, позволяющих снизить дозировку кортикостероидов при более серьезных проявлениях хронического саркоидоза, обсуждены в других главах этой монографии.
Заключение
Редкие проявления саркоидоза включают необычный паттерн полиорганного поражения или поражения органов, редких для саркоидоза. Иногда такие случаи могут быть связаны с терапией интерферонами, общей вариабельной иммунной недостаточностью или синдромом иммунного восстановления у пациентов с ВИЧ и отражают дисрегуляцию Th1 ответа при саркоидозе. Иногда саркоидоз может быть связан со второй боленью, например аутоиммуннной болезнью или раком. Поиск в интернете должен использоваться, чтобы определить, сообщалось ли о подобных проявлениях ранее. У пациентов с подтвержденным диагнозом саркоидоз, пробное лечение редких проявлений часто оправдано, если риск альтернативного диагноза является низким. Если диагноз системного саркоидоза не был установлен, чтобы исключить альтерантивные причины обычно необходима биопсия. Методы визуализации, такие как сцинтиграфия с галлием-67, ПЭТ или МРТ могут быть полезны при оценке патологического процесса. Пробное лечение кортикостероидами, чтобы подтвердить или опровергнуть связь с саркоидозом, требует адекватной дозировки и продолжительности лечения, чтобы оценить ответ на терапию. Если не имеется быстрого ответа на терапию, ожидаемого в случае саркоидоза, показана новая оценка для поиска альтернативных объяснений.
Резюме
Хотя у большинства пациентов проявления саркоидоза развиваются в пределах типичного клинического паттерна, у небольшого числа пациентов развиваются необычные проявления, которые создают проблемы при диагностировании и лечении. Эти редкие проявления могут быть следствием необыкновенного паттерна системной болезни или гранулематозного воспаления, которое развивается в необычных местах. Несмотря на это, эти клинические проявления часто имеют одинаковые патофизиологические механизмы и клиническое поведение, характерное для системного саркоидоза. Клиницист должен помнить, что так как при саркоидозе наблюдается поляризация Th1 клеток, терапии или состояния, модулирующие Th1 ответ, например лечение интерферонами, общая вариабельная иммунная недостаточность или синдром иммунного восстановления после HAART у пациентов с ВИЧ, могут быть связаны с развитием саркоидоза. Редко, саркоидоз может быть связан с аутоиммуннными болезнями или раком.
Подход к пациентам с редкими проявлениями саркоидоза должен быть индивидуальным, в зависимости от того, был ли диагноз саркоидоз ранее установлен или нет. Как начальный шаг, поиск в интернете может позволить обнаружить описание подобных проявлений. В таких случаях часто необходимо: 1) дополнительные диагностические тесты или биопсия, если не имеется доказанного биопсией системного саркоидоза; 2) проверка, что редкое проявление совместимо с саркоидозом и что вероятность альтернативного диагноза является низкой. В последней ситуации, клиницист может рекомендовать пробное лечение кортикостероидами. У пациентов без подтвержденного диагноза саркоидоз, обычно показана биопсия. Во всех ситуациях, клиницист должен помнить, что необычные проявления саркоидоза, фактически, могут являться альтернативным состоянием.
Ключевые слова: аутоиммунитет, саркоидоз, клетки T-хелпер.