Hippokratia 2005; 9 (3): 134-137
Изолированный тонзиллярный саркоидоз, походящий на злокачественное новообразование. Диагностическая и терапевтическая дилемма.
Fyrmpas G, Ereliadis S, Constantinidis J, Manthou M, Daniilidis J
Department of Otolaryngology Head & Neck Surgery, Aristotle University of
Thcssaloniki, AHEPA Hospital, Department of Pathology. Aristotle University of
Thcssaloniki, Greece
Реферат
Введение: саркоидоз - мультисистемная гранулематозная болезнь неясной этиологии. Изолированный тонзиллярный саркоидоз очень редок и может походить на неоплазию. История болезни: мы сообщаем о 43-летней женщине с изолированным тонзиллярным саркоидозом, клинические проявления которого первоначально были расценены как злокачественная опухоль миндалины. Была проведена тонзиллэктомия. Лечение не проводилось. Через год после постановки диагноза пациент остается бессимптомным. Обсуждение: тонзиллярный саркоидоз в отсутствии других системных проявлений не может быть диагностирован непосредственно. Неказеозные гранулемы, гистологический признак саркоидоза, не являются специфическим признаком и могут быть найдены при гранулематозных процессах известной причины (например, при туберкулезе). Правильный и своевременный диагноз предотвращает задержку начала лечения и назначение неправильной терапии (например стероиды для тонзиллярного туберкулеза). Саркоидоз всегда должен включаться в перечень дифференциальных диагнозов при асимметричном увеличении небных миндалин, поэтому гистологическая экспертиза миндалин является обязательной. Пациенты с саркоидозом области головы и шеи нуждаются в длительном наблюдении. Начальный диагноз может быть изменен в свете развития новых симптомов.
Введение
Саркоидоз - мультисистемная, гранулематозная болезнь неизвестной этиологии. Болезнь чаще всего развивается у молодых взрослых и ее распространенность достигает 50 случаев на 100,000 в год (1). Обычно саркоидоз проявляется легочными инфильтратами, двусторонней внутригрудной лимфаденопатией, повреждениями глаз и кожи. Поражения в области головы и шеи развиваются у 10-15% пациентов (2). Хотя 2.4 % пациентов с системной болезнью страдает от тонзиллярного саркоидоза (3), изолированный саркоидоз небных миндалин очень редок (4-7).
В этом сообщении мы представляем случай изолированного саркоидоза небных миндалин, который был первоначально расценен как злокачественное новообразование. Кроме того, мы обсуждаем диагностические трудности, касающиеся саркоидоза области головы и шеи и факторов, влияющих на план лечения. Наконец мы предлагаем пошаговый подход для установления диагноза в случаях саркоидоза, ограниченного областью шеи и головы.
История болезни
43-летняя женщина поступила в Otolaryngology Outpatient Clinic с дисфагией и левосторонним опуханием шеи в течение 1 месяца. В детстве она перенесла несколько эпизодов острого тонзиллита и не сообщила о наличии злокачественных новообразований в анамнезе. Физикальная экспериза показала двустороннее увеличение небных миндалин, более сильное слева. Масса шеи, размером 1.5х3 см, при пальпации была твердой и повижной. Лихорадки не было. Общий анализ крови показал умеренно увеличенную СОЭ и аланиновую аминотрансферазу. Рентгенограмма грудной клетки не показала патологии, последующая КТ шеи, грудной клетки и брюшной полости показала несколько увеличенных внутригрудных и подмышечных лимфатических узлов и двустороннее увеличение небных миндалин (рис. 1). Была проведена 5-дневная терапия пиперациллином и тазобактамом без улучшения состояния. Затем была выполнена тонзиллэктомия. Гистологическая экспертиза показала неказеозные гранулемы. Отсутствие микобактерий и грибов было подтверждено окрашиванием резецированной ткани. Чтобы подтвердить диагноз и установить стадию саркоидоза, были проведены дополнительные исследования. Тест на токсоплазмоз был отрицательным, уровень кальция и АПФ в крови были нормальны. Сцинтиграфия с галлием-67 не показала дополнительных областей гранулематозного воспаления. Был диагностирован изолированный саркоидозом небных миндалин. Лечение не проводилось. Пациент остается бессимптомным в течение года после постановки диагноза.

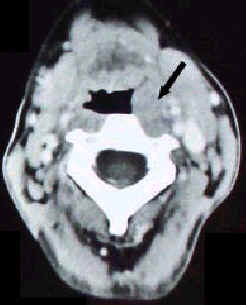
Рис. 1. Компьютерная томография шеи (аксиальный срез) демонстрирует увеличение небной миндалины (стрелка).
Обсуждение
Этиология саркоидоза остается неизвестной. В инициировании иммунологической реакции, которая приводит к клиническим проявлениям болезни могут участвовать факторы окружающей среды (бактерии и химические вещества, например бериллий) а также генетические факторы хозяина. Основные симптомы - сухой непродуктивный кашель и прогрессирующая одышка. Клиническая картина включает кожные бляшки, узловатую эритему, увеит, ирит, паралич черепный нервов, кистозные повреждения фалаг, трансфалангеальных и метатарзальных костей и т.д.
Диагноз саркоидоз основан на комбинации клинических, радиологических и гистологических результатов и исключении других гранулематозных болезней. Кожная проба Квейма (эндодермальное введение суспензии саркоидной селезенки), хотя и является высоко специфичной (~5 % ложноположительных результатов), используется редко из-за отсутствия стандартизованного и безопасного реактива (5).
Основная диагностическая оценка включает рентгенограмму грудной клетки и биопсию. Рентгенограмма позволяет обнаружить патологию у 90 % пациентов. Основные ненормальности включают внутригрудную лимфаденопатию, легочные инфильтраты и интерстициальный фиброз. Биопсия легко доступных участков (кожа, слизистая, лимфатические узлы, легкие) - непременное условие при постановке диагноза.
Главная гистологическая особенность саркоидоза - присутствие неказеозных гранулем, которые не являются специфическими для саркоидоза и могут быть замечены при гранулематозных болезнях известной причины, например при туберкулезе, микозах, бериллиозе и реакции на инородное тело. Злокачественные нововобразования, такие как карцинома легкого, неходжкинская лимфома и плоскоклеточная карцинома также могут производить саркоид-подобные реакции (6). Эти состояния должны быть исключены до постановки категорического диагноза саркоидоз.
Биопсия - очень важный шаг при исследовании подозреваемого саркоидоза. В случаях легочного саркоидоза с вторичным поражением области головы и шеи диагноз устанавливается легко. Однако, если поражаются изолированные участки, такие как небные миндалины в отсутствии поражении легкого, необходимо строго исключить другие гранулематозные болезни. Для этого необходимы следующие тесты: туберкулиновая кожная проба, культуральные исследования и окрашивание биопсийной ткани для поиска кислотоупорных организмов и грибов. Если вышеупомянутые исследования отрицательны, наиболее вероятный диагноз - саркоидоз. Впоследствии могут быть проведены другие исследования, которые покажут другие локализации болезни. Повышение уровня АПФ не специфично для саркоидоза и может использоваться для контроля прогресса болезни и ответа на лечение. Иногда могут наблюдаться гиперкальциемия и гиперкальциурия. Последняя является более частой и может указывать на возможный нефролитиаз. Практические руководящие принципы для диагностирования изолированного саркоидоза области головы и шеи приведены в таблице 1.
Таблица 1. Диагностический подход при изолированном саркоидозе головы и шеи
| Начальная оценка | • Биопсия легко доступной области
(тонкоигольная биопсия, если это возможно) • Рентгенограмма грудной клетки |
| Тесты для исключения других гранулематозных болезней | • Гистологическая экспертиза
биопсийной ткани с окрашиванием для поиска
микобактерий и грибов • Культуральные исследования • Туберкулиновая кожная проба • C- и P- антинуклеарные цитоплазматические антитела. Антинуклеарные антитела. Ревматоидный фактор • Тест на ВИЧ • Тест на токсоплазмоз |
| Обнаружение других локализаций болезни | • Компьютерная томография грудной
клетки • Сцинтиграфия с Ga-67 для обнаружения внелегочной болезни • Трансбронхиальная биопсия легкого • Цитология бронхоальвеолярного лаважа • Медиастиноскопия |
| Дополнительные тесты | • АПФ • Кальций в сыворотке и моче |
Значение надлежащего и своевременного диагноза
Высокая настороженность, тщательное и рациональное исследование пациентов с подозреваемым саркоидозом крайне важны для предотвращения задержки постановки диагноза и назначения ошибочной терапии.
В ряде случаев саркоидоз может походить на злокачественное новообразование и может вводить в заблуждение клиницистов. Vaz и Samuel (8) описали случай саркоидоза перстневидного хряща, который был расценен как неоплазия. Первая гистологическая экспертиза показала воспалительные изменения. Затем, для исключения злокачественного новообразования было проведено несколько микролагингоскопических биопсий, которые оказались недиагностическими. В конечном счете пациент умер от легочного саркоидоза вследствие легочной недостаточности. Диагноз был установлен при аутопсии.
Kardon и Thompson (6) сообщили о трех случаях предполагаемого тонзиллярного саркоидоза. В первом случае, несмотря на патологическую рентгенограмму, окрашивание и микроскопическое исследование биопсийной ткани не проводилось и на основании отрицательной туберкулиновой кожной пробы пациент не получал противотуберкулезной терапии. Годом позже он умер от скоротечного легочного туберкулеза. В двух других случаях, начальная оценка не показала наличия туберкулеза. Туберкулез был установлен после повторной биопсии и окрашивания биопсийной ткани. Этих пациентов успешно лечили противотуберкулезными средствами.
Sharma (9) описал случай саркоидоза придаточных пазух носа, первоначально принятый за аллергический ринит. Эндоскопическая биопсия показала хроническое воспаление и пациент был выписан из клиники. Через 4 недели развилась потеря слуха и был предположен саркоидоз. Несмотря на то, что при тщательном обследовании признаков саркоидоза найдено не было, было начато лечение стероидами. Поскольку поражение ЦНС постепенно прогрессировало, была проведена МРТ, которая показала повреждения мозжечка. Последующая биопсия мозжечка подтвердила присутствие неказеозных гранулем. Было начато лечение высокими дозами стероидов и гидроксихлорохином с положительной динамикой.
Лечение
Как только диагноз установлен, вместе с пульмонологом необходимо ответить на несколько вопросов. Действительно ли необходима терапия? Какие нужны препараты и какова предполагаемая продолжительность лечения? Высокая частота спонтанной ремисии, любая неуверенность относительно правильности диагноза и стабильное клиническое состояние являются основанием для подхода "жди и наблюдай".
При поражении носа, быстрое начало лечения является разумным, потому что вероятнен прогресс болезни (9). С другой стороны, умеренный саркоидоз гортани с внутригрудной лимфаденопатией обычно является самоограниченным процессом, не требующим лечения. Основой терапии являются стероиды, с или без иммуносупрессивных средств (метотрексат, азатиоприн). Они используются местно (носовой спрей, введение внутрь повреждений) или per os в дозировке 20-40 милиграмм в день. Противомалярийные средства (гидроксихлорохин) полезны при лечении гиперкальциемии и поражении носа и кожи. Другие терапии включают антилепротические и противогрибковые средства (кетоконазол) а также моноклональные антитела к фактору некроза опухоли. Продолжительность лечения строго не определена. Саркоидоз после прекращения терапии часто дает рецидивы, поэтому предлагались терапевтические схемы большой продолжительности (9,10).
Роль хирургических методов лечения при саркоидозе области головы и шеи ограничена. Обструкция верхних дыхательных путей, вызыванная ларингеальным саркоидозом может потребовать трахеостомии. Аналогично, при дисфагии, вызванной увеличенными миндалинами, может быть выполнена тонзиллэктомия. Проведения полипэктомии и подслизистой резекции перегородки носа нужно избегать из-за риска перфорации перегородки носа (10).
Наблюдение
Пациенты с саркоидозом области головы и шеи должны быть регулярно наблюдаться в течение длительного периода времени. Диагноз со временем может быть изменен. Собщалось о возможной связи саркоидоза с злокачественными опухолями (11). Однако эти данные были получены для саркоидоза всех стадий и локализаций и никаких специфических данных для изолированного саркоидоза области головы и шеи не существует.