
Br J Ophthalmol 2000;84:110-116
Вовлечение глаз при саркоидозе
A. Rothova
Department of Ophthalmology, FC Donders Institute, University Medical Centre, Utrecht, PO Box 85 500, 3508 GA Utrecht, Netherlands
Введение
Саркоидоз - хроническая мультисистемная гранулематозная болезнь, которая является результатом усиления клеточного иммунного ответа на неизвестный антиген(ы) (1). Этиология саркоидоза неизвестна, что частично может быть связано с разнообразием проявлений болезни и отсутствием согласованных диагностических критериев. Хотя несколько специфических ингаляционных антигенов были предложены в качестве триггеров болезни, ни одно исследование не доказало связь саркоидоза с каким-либо причинным агентом (2). Заболеваемость в семьях в некоторых популяциях достигает 19 %. Некоторые генетические факторы связаны с восприимчивостью к саркоидозу и с течением болезни. Например, HLA-B8 и DR-3 связывают с синдромом Лёфгрена (острая системная болезнь с лихорадкой, полиартритом, узловатой эритемой и благоприятным прогнозом) (3,4). Микобактерии и вирус герпеса (8), также могут участвовать в патогенезе болезни (6). Сообщалось о развитии саркоидоза у пациентов с ВИЧ; болезнь возникает после проведения интенсивной антиретровирусной терапии (синдром иммунного восстановления) (7,8).
Свидетельства, что болезнь может иметь инфекционное происхождение или происходить вследствие воздействия окружающей среды, поддерживаются существованием профессиональных кластеров (медицинские медсестры, пожарные) и развитием саркоидоза у реципиентов при трансплантации органов от доноров с саркоидозом (9-11). Для исследования генетических факторов и влияния окружающей среды необходимо проведение крупных исследований фенотипических различий и факторов окружающей среды. Пока сообщалось о клинической картине семейной болезни и аллельных ассоциациях в различных популяциях. Поэтому, саркоидоз может быть патологическим иммунным ответом, направленного против одного или нескольких антигенов у индивидуумов с наследственной или приобретенной патологией функционирования иммунной системы.
Эпидемиология
Саркоидоз происходит во всем мире, но преобладает в некоторых этнических и расовых группах (например, у афро-американцев, скандинавских и ирландских белых) (12). Чернокожие пациенты обычно имеют более серьезное заболевание, принимая во внимание, что белые пациенты чаще имеют бессимптомную болезнь (13 14). В некоторых регионах частота саркоидоза является очень низкой (14, 15). Не известно, является ли эта частота подлинной или является низкой вследствие продромального курса саркоидоза, похожести на другие болезни или отсутствия строгих диагностических критериев.
Патогенез
Саркоидоз характеризуется формированием неказеозных гранулем в вовлеченных органах. Как известно, эпителиоидноклеточные гранулемы производят инфекционные организмы (бактерии и грибы), растительные и животные антигены (пыльца, белки) и металлы (бериллий, цирконий). Некоторыми исследователями в саркоидных гранулемах с помощью молекулярных методов была идентифицирована микобактериальная ДНК и была предположена ее причинная роль в этиологии саркоидоза (17). В исследованиях, оценивающих этиологическую роль микобактериальной инфекции в патогенезе саркоидоза, были получены противоречивые результаты. Несоответствия были приписаны различной чувствительности диагностических методов (18 19). Вложенная полимеразная цепная реакция (ПЦР) - процедура более чувствительная чем стандартная ПЦР, при саркоидозе не позволила идентифицировать последовательности, специфические для Mycobacterium tuberculosis, принимая во внимание, что в анализ биопсий пациентов с активным туберкулезом показал положительные результаты (20, 21). ПЦР 123 bp IS6110, показала отсутствие ДНК М. tuberculosis в лимфатических узлах и легком пациентов с саркоидозом, что говорит о том, что М. tuberculosis не имеет этиологической роли при саркоидозе у большинства пациентов (22). С помощью молекулярных методов, в саркоидных гранулемах была идентифицирована ДНК атипичных микобактерий Corynebacterium acnes и Propionibacterium acnes и была предположена их связь с саркоидозом (24). Участвуют ли эти бактерии в развитии саркоидоза, пока не неясно.
Возможно в ответ на воздействие антигена, в органах-мишенях происходит чрезмерный клеточный иммунный ответ, который ведет к развитию гранулем. Гранулемы состоят из эпителиоидных и многоядерных гигантских клеток, большого количества CD4+ T-клеток и некоторого количества CD8+ T-клеток и B-клеток, обычно на периферии гранулемы (25 26). T-лимфоциты в вовлеченных органах имеют Th1 фенотип и производят интерферон-гамма и интерлейкин 2, что впоследствии ведет к производству фактора некроза опухоли и интерлейкина-6 макрофагами и, таким образом, вызывают каскад воспалительных реакций, достигающих высшей точки при фиброзе. Фиброз приводит к нарушению функции и архитектуры органа. В органах, на которые воздействует саркоидоз, включая глаза, наблюдается высокое отношение T-хелпер / T-супрессор. Эпителиоидноклеточные гранулемы не патогномоничны для саркоидоза и другие причины гранулематозного воспаления (например, болезнь Вегенера), присутствие инфекционных агентов (грибы или микобактерии) и инородных веществ (бериллий) должно быть исключено. Другие ненормальности включают снижение ответа на различные антигены (кожная анергия), гиперглобулинемию, вызванную стимулированными B-лимфоцитами и гиперкальциемию.
Поиск связи между HLA и саркоидозом показал, что наиболее часто с восприимчивостью к саркоидозу был связан аллель HLA-B8 (27). Исследования, использующие анализ ДНК и серологическое типирование, показали, что генетические факторы, ответственные за развитие саркоидоза, расположены в локусе DRB1 HLA класса 2 (28, 29). Несколько исследований генетических полиморфизмов позволили предсказать курс болезни (28). Хотя генотипирование позволило предсказать результат болезни у Скандинавских пациентов (HLA-DR14 и 15 связаны с хроническим саркоидозом, а HLA-DR17 защищает от развития хронического саркоидоза), в других популяциях за восприимчивость к саркоидозу и курс болезни были ответствены другие аллели (30, 31).
Клинические проявления
Курс саркоидоза располагается от бессимптомного до серьезного, и редко до летальной болезни. Клинические проявления и серьезность болезни связаны с расовыми и этническими факторами: острая и более серьезная болезнь типична для чернокожих пациентов, принимая во внимание, что бессимптомная и хроническая болезнь более часто наблюдается у белых (12). Во всех расах, однако, смертность примерно одинакова (32). Хотя в целом прогноз относительно благоприятен, у многих пациентов развивается определенная дисфункция вовлеченного органа. Факторы, связанные с плохим исходом включают черную расу, постепенное начало болезни, вовлечение более трех и более органов и стадию III легочной болезни (паренхиматозные инфильтраты без лимфаденопатии) (33). Саркоидоз происходит у людей всех возрастов с пиком в начале третьего десятилетия (13).
Болезнь чаще всего воздействует на легкие и внутригрудные лимфатические узлы, кожу и глаза и может иметь самограниченный или хронический курс. Хотя проявления саркоидоза могут быть разноообразными, в результате частого вовлечения легких и лимфатических узлов, большинство пациентов имеют определенные респираторные проблемы (13). Большинство пациентов имеет симптомы, свидетельствующие о генерализации процесса - лихорадку, недомогание, усталость и потерю веса. Часто болезнь бессимптомна и обнаруживается случайно при рентгенограмме легких (внутригрудная лимфаденопатия). Внешний вид рентгенограммы легких используется для классификации легочного саркоидоза: стадия 1 - двусторонняя внутригрудная лимфаденопатия без паренхиматозного вовлечения, стадия 2 - двусторонняя лимфаденопатия с паренхиматозным вовлечением, стадия 3 - легочные инфильтраты с кистозными изменениями без внутригрудной лимфаденопатии (34, 35). Специфические проявлений саркоидоза включают синдром Лёфгрена, который является комбинацией узловатой эритемы, артрита и внутригрудной лимфаденопатии (иногда с передним увеитом) и синдром Хеерфордта (увеопаротидная лихорадка), состоящий из лихорадки, увеличения околоушных желез, увеита и иногда лицевого паралича (36). Кроме легких, наиболее часто вовлекаются глаза и кожа. Повреждения кожи, кроме саркоидным гранулем, включают узловатую эритему. Узловатая эритема является кожной реакцией на разнообразные факторы (спонтанно заживающие повреждения, болезненные красные узелки, обычно располагающиеся на нижних конечностях). Эти повреждения не содержат гранулем и поэтому их биопсия не вносит вклада в постановку диагноза саркоидоз. Развитие гранулем часто отмечается в рубцовых тканях (шрамах). Вовлечение центральной нервной системы происходят в 5-12 % случаев (1). Повреждение почек может быть вторичным к гранулематозному нефриту или гиперкальциемии. Легочное сердце может быть вторичным к серьезной легочной болезни. Прямая саркоидная инфильтрация сердечной мышцы замечена приблизительно у 5 % пациентов с саркоидозом.
Саркоидоз у детей часто имеет внелегочные проявления с частым вовлечением глаз, кожными и ревматологическими проявлениями (37, 38). Триада кожных высыпаний, увеита и артрита характерна для детей до 4 летнего возраста. Возникновение саркоидоза у более старших детей (8-15 лет), характеризуется вовлечением легкого, глаз, кожи, печени и селезенки. Детский саркоидоз из-за его редкости часто путают с хроническим ювенильным артритом. Синдром Блау, аутосомный доминантный признак с изменчивой пенетрантностью (семейный гранулематозный воспалительный артрит, увеит и к амптодактилия) характеризуется мультисистемным вовлечением и может походить на саркоидоз. Однако, типичное для саркоидоза вовлечение легких отсутствует (39-41).
Диагностические методы
В отсутствии известной причины, диагноз саркоидоз остается диагнозом исключения. Так как не имеется никаких категорических диагностических серологических или радиологических тестов, присутствие неказеозных гранулем с совместимыми клиническими особенностями, обычно рассматривается как доказательство диагноза саркоидоз. Однако, даже при результатах биопсии, совместимых с саркоидозом, должны быть оценены другие возможные причины гранулематозной болезни. Хотя биопсия не патогномонична, экспертиза ткани необходима для дифференцирования саркоидоза от инфекций или злокачественной болезни. Ткань для исследования может быть получена из легкого, кожи, лимфатического узла или других органов. Слепая биопсия реже дает положительный результат по сравнению с биопсией очевидно вовлеченных органах. Анализ клеток, полученных при бронхоальвеолярным лаваже, включая отношение CD4/CD8, недостаточно специфичен для категорического диагноза саркоидоз (45). Рентгенограмма обычно демонстрирует внутригрудную лимфаденопатию с интерстициальными повреждениями легких. Компьютерная томография более чувствительна чем рентгенограмма (46).
Серологический уровень ангиотензинпревращающего фермента (АПФ) отражает активность болезни. Он уменьшается при лечении кортикостероидами и не достаточно специфичен для диагностических целей (47, 48). Высокие серологические уровни АПФ характерны для других болезней (например, туберкулеза, лепры, сахарного диабета). Кроме того, поскольку серологические уровни АПФ отражают системное воспаление, нормальные серологические уровни АПФ не исключают диагноз саркоидоз, особенно у пациентов с изолированной болезнью глаз. Пациенты с предполагаемым саркоидозом (внутриглазное воспаление, совместимое с диагнозом саркоидоза в сочетании с увеличенным серологическим уровнем АПФ) были подобны пациентам с гистологически доказанным саркоидозом в терминах глазных проявлений и клинического курса болезни (49). Комбинация увеличения серологического уровня АПФ с патологией сцинтиграфии легких с галлием-67, является специфичным и чувствительным инструментом для диагностирования пациентов, у которых подозревается наличие саркоидоза глаз и которые имеют нормальную рентгенограмму легких (50). Уровни АПФ у пациентов с саркоидным увеитом были увеличены. Хотя сообщалось об увеличенных уровнях АПФ в цереброспинальной жидкости пациентов с саркоидозом, их диагностическая ценность остается неясной (52). Накопление галлия-67, серологический уровень лизоцима, гипергаммаглобулинемия и угнетение гиперчувствительности замедленного типа не специфичны для саркоидоза. Тест Квейма-Зильцбаха при саркоидозе используется редко. Хотя вовлечение легкого происходит в течение болезни почти во всех случаях саркоидоза, чувствительные и специфические диагностические процедуры для пациентов с саркоидозом глаз не известны. У пациентов с увеитом, чувствительность и специфичность увеличения серологического уровня АПФ были 73 % и 83 %, соответственно (50). У пациентов с активным системным саркоидозом, сцинтиграфия с галлием-67 имеет чувствительность 95 %, но низкую специфичность (68 %), в то время как чувствительность рентгенограммы легких составляет 80 % а увеличение уровня АПФ 77 % (53).
Лечение
Оптимальная терапия для саркоидоза не известна. Подход к терапии диктуется локализацией болезни и серьезностью вовлечения органов. Основой лечения являются кортикостероиды, которые дают быстрый эффект (34). Однако, есть сомнения относительно способности кортикостероидов изменять естественный курс болезни (35, 36, 54). Для невосприимчивой болезни наиболее многообещающим лекарственным средством является метотрексат. Есть сообщения о его эффективности при вовлечении глаз (54-56). Эффективность противомалярийных средств и циклоспорина окончательно не доказана.
Вовлечение глаз
Болезнь глаз может быть начальным проявлением саркоидоза и может приводить к серьезному ухудшению зрения или даже к слепоте. Никакие специфические внеглазные проявления саркоидоза не связаны с развитием вовлечения глаз (60, 61). Для саркоидоза глаз сообщалось о двух пиках заболеваемости, первый в возрасте 20-30 лет, второй в возрасте 50-60 лет (61). Вовлечение глаз наблюдается у 25-60 % пациентов с системным саркоидозом (62). Этот процент зависит от исследуемой популяции и объема проводимой экспертизы глаз. Наиболее обычные проявления - увеит (30-70 %) и конъюнктивальные узелки (40 %) (62-66).
Увеит - наиболее частая и ранняя особенность саркоидоза. Более 80 % случаев увеита, проявляется в течение 1 года после начала системной болезни. Увеит предшествовал внеглазным проявлениям саркоидоза приблизительно в 30 % случаев (61). В обзоре пациентов с увеитом всех этиологий, частота саркоидоза была приблизительно 5 % (62). Для саркоидоза наиболее обычен передний увеит. Примечательно, что высокая частота саркоидоза, связанная с передним увеитом (70-75 %) была отмечена главным образом в исследованиях, где большинство пациентов было чернокожими (62, 63, 66-68). Напротив, задний увеит более обычен у белых пациентов (65-83 %) и у пожилых женщин (49, 61, 62, 65, 69). Наиболее серьезным повреждением, связанным с увеитом, является слепота, которая развивается приблизительно у 10 % пациентов, по крайней мере одном глазу (70). Главной причиной слепоты был кистоидный макулярный отек (49, 71). Плохой прогноз связан с пожилым возрастом пациентов, черной расой, женским полом, хронической системной болезнью а также вовлечением задней камеры глаза и присутствием кистоидного макулярного отека и глаукомы (69, 71-73).
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Неврологические проявления саркоидоза были идентифицированы у 12 % (у 71 из 554) пациентов с саркоидозом. Вовлечение задней камеры глаза часто сопровождалась вовлечением центральной нервной системы (62). Неврологические проявления могут включать болезнь зрительного нерва, паралич черепных нервов, энцефалопатию и повреждения гипоталамуса и гипофиза (74, 75). Иногда наблюдается вовлечение зрительного перекреста и нарушения двигательных функций. Наиболее часто происходит паралич лицевых нервов, который обычно является самограниченным. Вовлечение зрительного нерва может быть вызвано прямой инфильтрацией саркоидными гранулемами или сжатием церебральной массой, что может вести к атрофии (76-78). Обычно, вовлечение зрительного нерва является показанием для системной терапии. Лечение хронических неврологических симптомов метотрексатом или циклофосфамидом было связано с лучшим ответом, чем при монотерапии кортикостероидами.
Веки и глазницы
Вовлечение слезной железы или конъюнктивы происходят часто и как правило бессимптомны, хотя иногда ведут к диплопии или серьезному кератоконъюнктивиту (79, 80). Гранулемы века или конъюнктивы обычно хорошо реагируют на местное лечение (81). В резистентных случаях используется введение кортикостероидов внутрь повреждения. Индуцированный саркоидозом воспалительный миозит может походить на офтальмопатию Грейвса. Сообщалось о связи саркоидоза с аутоиммуннной болезнью щитовидной железы и о сочетании саркоидоза с болезнью Грейвса.
Вовлечение роговицы наблюдается чрезвычайно редко (84). Дегенерация роговицы, может развиваться как последствие переднего увеита.
Увеит
Такие острые признаки увеита как боль, фотофобия, слезоточение и покраснение глаз при саркоидозе могут отсутствовать, поэтому у пациентов с индуцированном саркоидозом ''тихим увеитом'', может развиваться постоянное повреждение глаз, прежде чем внутриглазной процесс будет диагностирован и начато лечение. В группе из 121 пациента с гистологически доказанным саркоидозом, у 29 пациентов был диагностирован увеит. Из этих 29 пациентов, 10 были идентифицированы офтальмологом во время начального офтальмологического скрининга, в отсутствии жалоб на зрение (61).
Классический саркоидный передний увеит может проявляться как острый иридоциклит, который замечен при синдроме Лёфгрена или как хронический гранулематозный увеит с проявлениями кератита. При хронической болезни иногда наблюдаются гранулематозные узелки радужной оболочки (Рис. 1A). Обычно они беловатого цвета. Узелки могут сливаться в большие массы (Рис. 1B). Гранулемы, расположенные в трабекулярной сети (иногда их связывают с увеличением внутриглазного давления) были отмечены у 49 % Японских пациентов (85). Хронический переднеий увеит, может вести к вторичной катаракте, глаукоме и кистоидной эдеме. Также может развиваться кератопатия роговицы.
 | Рис. 1 (A) Гранулематозный иридоциклит при саркоидозе с узелками Кёппе, видимыми на границе зрачка. (B) Множественные, чрезвычайно большие гранулемы в передней камере у чернокожего пациента при биопсии подтвердили диагноз саркоидоз. |
Иногда можно столкнуться с переходным увеитом с витритом. Наиболее часто наблюдается присутствие витрита с периферическим васкулитом и инфильтратами в виде ''снежных комьев''. Этот тип переходного увеита может предшествовать более серьезным изменениям задней камеры глаза. Помутнения в виде ''снежных комьев'' в стекловидном теле характерны, но не исключительны для саркоидоза и их дифференцирование от воспаления реснитчатого кружка и других типов переходного увеита может быть трудным.
Характерные результаты офтальмоскопии при вовлечении задней камеры глаза включают перифлебит, иногда продромальный и видимый только при флуоресцентной ангиографии (Рис. 2), связанный с образованием скоплений лейкоцитов вокруг кровеносных сосудов или обширными перивенозными экссудатами, которые обычно называют ''капли воска от свечи'' (Рис. 2) (86-88). Этот термин (в оригинале ''taches de bougie'') впервые использовал Franceschetti в 1949 г., указав на множественные маленькие круглые хориоретинальные повреждения, которые были расположены на периферии сетчатки и не были связаны с сосудами сетчатки (86). Этим термином, впоследствие переведенным как ''капли воска от свечи'' (''candle wax drippings'') и, в отличие от первоначального, уже забытого описания, впоследствии имели обыкновение обозначать различные характерные особенности саркоидоза а именно, перивенозные экссудаты.
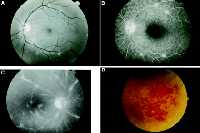 | Рис. 2 Сетчаточный васкулит при саркоидозе. (A) Сетчаточный васкулит у 22 летнего белого мужчины с саркоидозом, проявляемый как центральные периваскулярные воспалительные инфильтраты. (B) Флуоресцентная ангиограмма этого пациента показывает перивенозный отек в воздействующихся областях. (C) Сетчаточный васкулит у 44 летнего белого мужчины с саркоидозом. Последняя фаза флуоресцентной ангиограммы. Обратите внимание на множественные сегментальные периваскулярные области отека (D). Периферийный сосуд сетчатки, окруженный кровоизлияниями у 24 летней чернокожей женщины с саркоидозом. Ненормальности нормализовались после периокулярного введения кортикостероидов. |
Хориоидальные повреждения могут быть многоочаговыми и локазизованы в любом месте глазного дна. Повреждения типа ''капли воска от свечи'' (иногда их называют ''круглые следы от удара кулаком'') часто наблюдаются на периферии ретины. Недавно, клиническая сущность периферического многоочагового хориоретинита была описана у пожилых белых женщин. Она характеризуется присутствием внутриглазного воспаления и множественных (> 10) повреждений типа ''капли воска от свечи'' на периферии сетчатки (Рис. 3) (73). Это состояние преобладает у пожилых белых женщин и связано с частым возникновением кистоидного макулярного отека (72 %) и слепотой (42 %). Была отмечена связь острой задней многоочаговой плакоидной пигментной эпителиопатии (AMPPE) с саркоидозом (89). Отек диска часто обнаруживается при флуоресцентной ангиографии и может быть вторичным к увеиту. Иногда хориоидальные гранулемы могут наблюдаться как белая масса (Рис. 4) (90-92). Сообщалось, что вовлечение задней камеры глаза и неврологическая болезнь при саркоидозе может происходить в более 27 % случаев (62). Поскольку геморрагическая ретинопатия, походящая на болезнь Илса была описана как частичная окклюзия центральной вены сетчатки, с развитием непроходимости капилляров и последующей неоваскуляризацией, она может хорошо реагировать на противовоспалительную терапию (Рис. 2D и 5) (93-98). Оптоцилиарные шунты расширяют коллатеральные вены, соединяя центральную сетчаточную вену с перипапиллярным хориоидальным венозным сплетением, что иногда ошибочно принимается за неоваскуляризацию диска зрительного нерва (Рис. 6) (78). У пожилых женщин была описана артериальная макроаневризма, с периферическим многоочаговым хориоретинитом, которая была связана с серьезной сердечно-сосудистой болезнью (Рис. 7) (99). Наиболее частые осложнения при вовлечении задней камеры глаза при саркоидозе включают кистоидный макулярный отек (76 %), катаракту (49 %), глаукому (36 %), ишемию сетчатки (16 %) и неоваскуляризацию (11 %) (71). Флуоресцентная ангиография - стандартный метод контроля активности болезни. Ангиография с индоцианином зеленым (ICG) у пациентов с саркоидозом задней камеры глаза часто демонстрирует хориоидальное вовлечение. Поэтому ангиография с ICG может являться дополнительным инструментом для контроля активности болезни (100).
 | Рис. 3 Множественные хориоретинальный повреждения у 64 летней белой женщины с саркоидозом (периферический многоочаговый хориоретинит). Обратите внимание на слияние повреждений на периферии. |
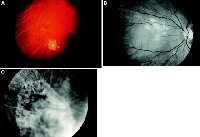 | Рис. 4 Гранулемы задней камеры глаза при саркоидозе. (A) Периферийный хориоидальный узелок, окруженный несколькими хориоретинальными повреждениями у 26 летнего белого мужчины с саркоидозом. (B) Беловатые хориоретинальные узелки у 55 летней белой женщины с саркоидозом. (C) Скарификация большой хориоидальной гранулемы у 30 летнего белого мужчины с саркоидозом, связанная со вторичными изменениями пигмента сетчаточного эпителия. |
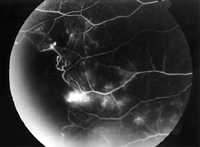 | Рис. 5 Периферические области капиллярной непроходимости при саркоидозе глаз. Последняя фаза флуоресцентной ангиограммы. |
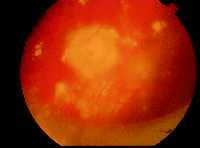 | Рис. 6 Оптический диск и перипапиллярная атрофия с патологическими сосудами (оптоцилиарные шунты) у пациента с саркоидозом в подростковом возрасте. Видны центральные хориоретинальные повреждения в различных стадиях воспалительной активности. |
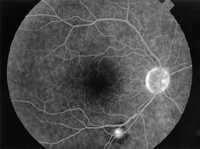 | Рис. 7 Артериальная макроаневризма у пациента с саркоидозом. Последняя фаза флуоресцентной ангиограммы. |
Саркоидоз должен предполагаться почти при всех формах внутриглазного воспаления. Внутриглазное воспаление также должно дифференцировано от других гранулематозных болезней, например туберкулеза. Пациенты с клиническими особенностями переходного увеита, многоочагового хориоретинита, болезни Бехчета, сифилиса, токсоплазмоза и внутриглазной лимфомы также должны быть оценены на наличие саркоидоза. Хориоретинопатия Бердшота может походить на саркоидоз (100-103). Повреждения сетчатки, от серповидно-клеточной болезни до гемоглобинопатии у молодых чернокожих, также могут быть перепутаны с саркоидозом глаз.
ЛЕЧЕНИЕ САРКОИДОЗА ГЛАЗ
Кортикостероиды - основа терапии саркоидоза глаз и применяются местно или периокулярно. Циклоплегики часто необходимы, чтобы предотвратить синехию. Показания для системной терапии при болезни глаз включают невропатию зрительного нерва и резистентный к местному лечению задний увеит. Начальная дозировка зависит от серьезности болезни, но для того чтобы достичь ремиссии или бессимптомной стадии внутриглазного воспаления, часто требуются высокие дозы кортикостероидов. После медленного снижения дозировки и длительного лечения с поддерживающей дозировкой, обычно удается поддерживать стабильное состояние. В резистентных к кортикостероидам случаях может быть эффективной терапия низкими дозами метотрексата (55 56). Пока нет согласия, как лечить пациентов с кистоидным макулярным отеком. Лечение обычно начинается при снижении остроты зрения ниже 20/40, но возможно требуется более раннее начало лечения, чтобы предотвратить снижения зрения в дальнейшем. Хирургическое вмешательство при саркоидозе глаз предпочтительно должно быть выполнено в бессимптомной стадии болезни, с агрессивным подавлением воспаления, прежде, чем будет проводиться хирургия катаракты и имплантация интраокулярной линзы (IOL). Главной причиной уменьшения остроты зрения после удаления катаракты является существовавшее ранее глаукоматозное повреждение и вовлечение задней камеры глаза, особенно присутствие кистоидного макулярного отека. Неоваскуляризация может регрессировать при системной противовоспалительной терапи, хотя случаи сетчаточной ишемии, персистирующей неоваскуляризации или кровоизлияния в стекловидное тело требуют лазерной терапии (105). Витрэктомия может быть необходима для дифференцирования саркоидоза от внутриглазной злокачественной опухоли и в случаях с постоянными кровоизлияниями в стекловидное тело или резистентными к терапии помутнениями стекловидного тела. Эффект удаления стекловидного тела на внутриглазное воспаление и на кистоидный макулярный отек не был доказан.
Заключение
Саркоидоз глаз может проявляться разнообразными симптомами во всех частях глаза и может быть связан с хроническим и прогрессирующим внутриглазным воспалением, ведущим к ухудшению зрения. Постановка диагноза может быть трудной вследствие отсутствия диагностических критериев и разнообразия проявлений болезни. Хотя изолированный передний увеит чаще замечен у чернокожих пациентов, более серьезный увеит с вовлечением задней камеры глаза происходит у белых пациентов. Потеря зрения связана с вовлечением задней камеры глаза и в большинстве случаев вызывается кистоидным макулярным отеком. Терапия, стратегия которой не изменилась в течение последних десятилетий, главным образом состоит из симптоматического применения кортикостероидов. Необходима оценка эффективности других терапей для лечения саркоидоза глаз.