
Клиническая медицина, 2001. –– N 10. –– С.27-30
СОПОСТАВЛЕНИЕ ПАРАМЕТРОВ КРИВОЙ-ПОТОК ОБЪЕМ У БОЛЬНЫХ ВНУТРИГРУДНЫМ САРКОИДОЗОМ И ХНЗЛ ДО И ПОСЛЕ ВДЫХАНИЯ БЕРОДУАЛА ЧЕРЕЗ НЕБУЛАЙЗЕР
Визель А.А., Исламова Л.В., Гурылева М.Э., Дмитриев Е.Г. Кафедра фтизиопульмонологии (зав. – проф. А.А.Визель) Казанского медицинского университета Минздрава РФ (ректор — чл.корр. РАМН Н.Х.Амиров). E-mail: lordara@mail.ru
Саркоидоз — системный гранулёматоз, характеризующийся поражением внутренних органов вследствие накопления в них активированных Т–лимфоцитов (CD4+) и макрофагов. Хотя саркоидоз характеризуется поражением различных систем, согласно данным американских учёных больные при этом заболевании чаще всего умирают от дыхательной недостаточности, обусловленной распространённым фиброзом (Baughman R.P. a.o., 1997). На более ранних стадиях заболевания существенную роль играет бронхиальная обструкция. Согласно результатам исследования, проведённого в Голландии, было отмечено, что саркоидоз может вызывать тяжелые, прогрессирующие бронхообструктивные нарушения, которые рефрактерны или могут быть частично обратимыми при кортикостероидной терапии (Burgers J.A. a.o., 1997). Французские учёные причиной обструкции считают наличие гранулём в стенках бронхов, что было подтверждено эндобронхиальной биопсией. Такая трактовка позволяет считать обструкцию при саркоидозе обратимой, поскольку процесс может регрессировать спонтанно или под воздействием ингаляционных и системных стероидов (Lavergne F. a.o., 1999). Феномен воздушной ловушки, как следствие бронхиальной обструкции был отмечен на уровне долек и сегментов при проведении рентгеновской компьютерной томографии высокого разрешения. Полагают, что этот скиалогический феномен патогномоничен для саркоидоза (Bartz R.R. a.o., 2000). Результаты исследований отечественных авторов также свидетельствовали о том, что преобладающей функциональной патологией было нарушение бронхиальной проходимости (78%), в том числе в 44% случаев отмечалось умеренное или значительное нарушение проходимости мелких бронхов (Евфимьевский В.П. и др., 1998; Озерова Л.В. и др., 1999). В то же время целенаправленного изучения бронхолитиков при саркоидозе нам не встретилось.
Целью данного исследования была оценка состояния внешнего дыхания у больных саркоидозом и степени обратимости выявленных нарушений при острой бронхолитической пробе с комбинированным бронхолитиком.
Было обследовано 62 больных внутригрудным саркоидозом (44,4% — мужчины, 55,61% — женщины). У 28 больных была 1-я рентгенологическая стадия (изолированная лимфаденопатия корней легких), у 28 — 2-я стадия (лимфаденопатия корней легких в сочетании с изменениями легочной ткани), у 6 — 3-я стадия (поражения легких без лимфаденопатии). У 22 больного было отмечено подострое течение заболевания с развернутой картиной синдрома Лёфгрена (воспалительные изменения суставов, лихорадка, узловатая эритема). У 20 больных (35,1%) саркоидоз был верифицирован гистологически на основании исследования биоптата, полученного при видеоторакоскопической биопсии, в остальных случаях диагноз ставился на основании клинико-рентгенологических данных и исключения других заболеваний. У всех пациентов туберкулиновая проба Манту с 2ТЕ PPD-Л была отрицательной, микобактерии туберкулеза не были обнаружены при трехкратной бактериоскопии мокроты (или индуцированной мокроты) и ее посеве. Средний возраст больных составил 34,6±0,9 лет. СОЭ в среднем была 14,4± 0,8 мм/час, лейкоцитоз периферической крови — 4,8± 0,4 Гига/л. Гиперкальциемия была отмечена в 2 случаях. Функциональные пробы печени и сахар крови были в пределах нормы. 42 больных никогда ранее не курили, 16 — курили ранее более 5 лет или курили на момент обследования.
В качестве группы сравнения были обследованы 50 больных с хроническими неспецифическими заболеваниями легких — ХНЗЛ (48,1% мужчин, 51,9% женщин, средний возраст 34,8± 0,9 года). Средние значения СОЭ составили 13,2± 0,8 мм/час, лейкоцитоз периферической крови - 5,2± 0,4 Гига/л.
Функция внешнего дыхания оценивалась по кривым поток-объем на аппарате ''Masterscreen Pnevmo'' (''Erich Jaeger''). В качестве фармакологического теста применяли ингаляцию 1 мл беродуала (250 мг ипратропиума бромида и 500 мкг фенотерола гидробромида; ''Boehringer Ingelheim'') через компрессионный небулайзер ''Бореал''. При выборе препарата и средства доставки мы руководствовались универсальностью его бронхолитического эффекта и надёжностью попадания аэрозоля во все отделы дыхательного дерева при небулизации. Параметры дыхания регистрировались в исходном состоянии и через 30 минут после ингаляции. Обработка параметров проводилась с помощью оригинальных программ, разработанных на кафедре фтизиопульмонологии КГМУ (FVD-1 и Statis) на ПЭВМ PC-486.
Во всей группе пациентов в 75,8% случаев вентиляционной недостаточности не было, а у остальных больных (24,2%) она была 1–3 степени по 6-бальной шкале. В то же время обструкция дистального отдела дыхательного дерева (МОС75<60% от должной) была отмечена у 68% больных, а снижение СОС2575<60% — у 35%, снижение ОФВ1<80% от должного — у 30%. Среди 20 больных с гистологической верификацией эти величины были соответственно 52,2%, 38,7% и 36,1%, т.е. распределение по тяжести вентиляционной недостаточности не отличалось от группы обследованных в целом.
При сравнении параметров форсированного выдоха у больных с верифицированным саркоидозом 1-й стадии (10 больных) с больными саркоидозом 2-й стадии (9 больных) были получены следующие результаты: ЖЕЛ % от должн. - 90,2± 11,2 и 92,8± 12.5%, ОФВ1% от должн. - 83,6± 10,9 и 88,8± 11,1, СОС2575% от должн. - 68,4± 12,7 и 66,5± 11,9 (во всех случаях p>0,1). При сравнении параметров форсированного выдоха у больных с верифицированным саркоидозом 1-й и 2-й стадии с синдромом Лефгрена (10 больных) и без него (9 больных) была отмечена тенденция к более низким значениям при отсутствии появлений подострого саркоидоза: ЖЕЛ % от должн. - 94,9± 11,0 и 87,6± 12.5%, ОФВ1% от должн. - 87,6± 11,0 и 84,4± 10,9, СОС2575% от должн. - 68,6± 11,8 и 66,2± 12,9 (во всех случаях p>0,1). В этих случаях можно было отметить тенденцию к худшим показателям при большей стадии саркоидоза или при наличии синдрома Лёфгрена.
Поскольку между больными с гистологически верифицированными и не верифицированными диагнозами существенной разницы в исходных параметрах не было, были сопоставлены параметры дыхания в подгруппах, выделенных в соответствии с клиническими диагнозами.
Реакция параметров кривой поток–объём на ингаляцию 1 мл раствора беродуала через небулайзер была сопоставлена с таковой у 50 больных ХНЗЛ (рис.1). Было отмечено, что у больных ХНЗЛ действие комбинированного бронхолитика было выраженным и отражало улучшение бронхиальной проходимости на проксимальном участке дыхательного дерева (согласно динамике ПОС, ЖЕЛ, ОФВ1). У больных саркоидозом эти параметры в исходном состоянии не были ниже нормы и под влиянием беродуала увеличивались достоверно, но незначительно, а динамика ПОС оставалась статистически незначимой. На проксимальном отрезке дыхательного дерева, где снижение в исходном состоянии отмечалось при обоих заболеваниях, ответная реакция на беродуал была равнозначной.
При сравнении реакции параметров кривой поток-объём у больных с разными стадиями саркоидоза (рис.2) было установлено, что наиболее выраженный ответ на небулизацию беродуала был при 2-й рентгенологической стадии. Как при 1-й, так и при 2-й стадии было отмечено ослабление дилатационной реакции при наличии синдрома Лёфгрена.
Фактором, способным повлиять на ответную реакцию на бронхолитик, могло быть курение сигарет, которое было отмечено у 25,8% обследованных больных саркоидозом. Для проверки этой гипотезы были сопоставлены курившие и некурившие пациенты. Подгруппы достоверно различались по полу. Все курильщики были мужчинами, тогда как в группе некурящих мужчин было 23,1% (различие достоверно, p<0,001). Курильщики оказались моложе некурящих пациентов (27,7± 2.3 года против 35,4± 1,1 года, p<0,05). Первая и вторая рентгенологические стадии внутригрудного саркоидоза встречались одинаково часто. По частоте и выраженности вентиляционных нарушений подгруппы не различались. ОФВ1 и СОС25-75 у некуривших и куривших составили 92,8± 3,4% от должных против 87,3± 6,8% (p>0,1) и 72,9± 4,3% против 65,5± 7,3% (p>0,1), соответственно. У более молодых курильщиков, больных саркоидозом, с тенденцией к более низким значениям параметров бронхиальной проходимости, следовало бы ожидать более выраженной реакции на беродуал, однако динамика показателей поток–объём была практически идентичной, что отражено в таблице 1. После ингаляции субъективно облегчение дыхания отметили 31,3% куривших и 28,3% некуривших больных саркоидозом (p > 0,1). Следовательно, фактор курения был слабее, чем влияние саркоидоза.
Результаты проведённого исследования позволяют расценивать обструкцию дыхательных путей при лёгочном саркоидозе, как частично обратимую. Характерной чертой было снижение дистальной части кривой поток–объём. Это согласуется с публикациями других исследователей выявивших, увеличение отношения МОС50/МОС75, что указывало на нарушение проходимости мелких дыхательных путей даже у тех больных, у которых ОФВ1 и ЖЕЛ были в пределах нормы (Mimori Y., 1998). При рецидивах саркоидоза Л.В.Озерова и соавторы (1999) в 69% случаев отмечали снижение проходимости мелких бронхов. Этот признак, по мнению авторов, повышает вероятность возникновения обострений и прогрессирующего течения заболевания. Бронхиальная обструкция, вызванная саркоидными гранулёмами в бронхиальной стенке может быть частично или полностью обратимой при проведении лечения, при этом уменьшаются и респираторные симптомы (Lavergne F. a.o., 1999). Это логично при применении гормонов или цитостатиков. Беродуал — препарат бронхолитического действия, ответ на его небулизацию сказывался прежде всего на дистальном участке бронхиального дерева, тогда как пик объёмной скорости выдоха не имел достоверного прироста (этот признак может быть выявлен уже при проведении пик-флоуметрии в сравнении больных саркоидозом и ХНЗЛ). Следовательно, при саркоидозе имеется определённый спастический компонент обструкции, более выраженный на дистальном участке бронхиального дерева. Однако ранее были опубликованы результаты исследования, проведённого в Голландии, в котором ингаляции сальбутамола больным саркоидозом лёгких увеличивали ОФВ1 в среднем на 16% (Burgers J.A. a.o., 1997). Это говорило об обратимом обструктивном компоненте и на уровне крупных бронхов. В нашем исследовании при наличии синдрома Лёфгрена обратимость дистальной обструкции снижалась, что можно связать с усилением значения отёчно–воспалительного компонента обструкции в сравнении со спастическим. Исследование полностью подтвердило тот факт, что для саркоидоза лёгких II степени у большей части больных выявляется несоответствие распространённости рентгенологической картины относительно небольшой выраженности функциональных расстройств (Евфимьевский В.П. и др., 1998). В то же время патогенез обратимой обструкции при саркоидозе требует дальнейшего изучения.
Выводы
1. Саркоидоз органов дыхания вызывает частично обратимые нарушения проходимости, преимущественно на уровне мелких бронхов.
2. Изменения показателей кривой поток-объём под воздействием беродуала у больных саркоидозом лёгких отличаются от таковых у больных ХНЗЛ отсутствием увеличения мощности выдоха (ПОС).
3. Синдром Лёфгрена снижает степень обратимости нарушений бронхиальной проходимости у больных саркоидозом.
4. Курение больных саркоидозом оказывает незначительное влияние на показатели бронхиальной проходимости и обратимость их нарушений.
ЛИТЕРАТУРА
Рисунок 1. Динамика показателей кривой поток–объём у больных саркоидозом и ХНЗЛ после ингаляции 1 мл беродуала через небулайзер. Стрелкой отмечено недостоверное изменение. Во всех остальных случаях прирост был достоверен относительно исходного (р<0,05).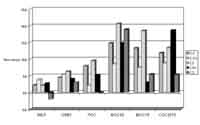
Рисунок 2. Динамика показателей кривой поток–объём после небулизации беродуала у больных саркоидозом 1-й стадии (С-1), 1-й стадии с синдромом Лёфгрена (С-1л), 2-й стадии (С-2), 2-й стадии с синдромом Лёфргена (С-2л) и 3-й стадии (С-3).
Таблица 1 Изменения параметров кривой поток–объём после ингаляции беродуала через небулайзер у некуривших и куривших больных внутригрудным саркоидозом (n1 = 46; n2 = 16).
| Параметры | Некурившие | Курившие | р |
| Частота прироста ЖЕЛ > 15% | 4,3% | 0% | p > 0,1 |
| Частота прироста ОФВ1 > 15% | 6,5% | 6,3% | p > 0,1 |
| Частота прироста ПОС > 15% | 15,2% | 12,5% | p > 0,1 |
| Частота прироста СОС25-75>15% | 47,8% | 31,3% | p > 0,05 |
| Частота прироста МОС75 > 15% | 50% | 47% | p > 0,1 |
| Прирост ОФВ1 % от исходного | 6,7 ± 2,0 % | 5,5 ± 1,5% | p > 0,1 |
| Прирост ПОС % от исходного | 4,1 ± 1,7 % | 2,0 ± 2,2% | p > 0,1 |
Реферат
СОПОСТАВЛЕНИЕ ПАРАМЕТРОВ КРИВОЙ-ПОТОК ОБЪЕМ У БОЛЬНЫХ ВНУТРИГРУДНЫМ САРКОИДОЗОМ И ХНЗЛ ДО И ПОСЛЕ ВДЫХАНИЯ БЕРОДУАЛА ЧЕРЕЗ НЕБУЛАЙЗЕР.
Визель А.А., Исламова Л.В., Гурылева М.Э., Дмитриев Е.Г.
Было обследовано 62 больных внутригрудным саркоидозом (44,4% — мужчины, 55,61% — женщины). У 28 больных была 1-я рентгенологическая стадия), у 28 — 2-я и у 6 — 3-я стадия. У 22 больного был отмечен синдром Лёфгрена. У 20 больных (35,1%) саркоидоз был верифицирован гистологически при видеоторакоскопической биопсии. В качестве группы сравнения были обследованы 50 больных с хроническими неспецифическими заболеваниями легких — ХНЗЛ. Всем больным была проведена небулизация 1 мл беродуала (250 мг ипратропиума бромида и 500 мкг фенотерола гидробромида). У 68% больных была отмечена обструкция дистального отдела дыхательного дерева (МОС75<60% от должной). Исследование показало, что саркоидоз органов дыхания вызывает частично обратимые нарушения проходимости, преимущественно на уровне мелких бронхов. Изменения показателей кривой поток-объём под воздействием беродуала у больных саркоидозом лёгких отличались от таковых у больных ХНЗЛ отсутствием увеличения мощности выдоха (ПОС). Синдром Лёфгрена снижал степень обратимости нарушений бронхиальной проходимости у больных саркоидозом. Курение больных саркоидозом оказывает незначительное влияние на показатели бронхиальной проходимости и обратимость их нарушений. Авторы отметили, что патогенез обратимой обструкции при саркоидозе требует дальнейшего изучения.